Zelfcontrole als conceptueel kader om mensen die drugs gebruiken tijdens seks te begrijpen en ondersteunen

Auteur(s): Tom Platteau, Eric Florence & John de Wit
Samenvatting
Er zijn nog maar weinig interventies ontwikkeld om mensen te ondersteunen die middelen gebruiken tijdens seks. Wij conceptualiseren geseksualiseerd druggebruik, ook wel chemseks of farmacoseks genoemd, als een uitdaging voor zelfcontrole. Onze zelfcontrolebenadering kan richting geven aan de ontwikkeling van interventies om mensen effectief te ondersteunen bij het voorkomen, beperken of stoppen met farmacoseks. Effectieve zelfcontrole helpt om negatieve gevolgen te beperken of te verminderen via zelfhulp, peer support of professionele ondersteuning, aangeboden via persoonlijke counseling of digitale tools. Preventie en hulpverlening dienen bovendien afgestemd te worden op de verschillende domeinen die impact ondervinden van farmacoseks: fysieke gezondheid, seksuele gezondheid, professioneel functioneren en sociale relaties met partners, familie, vrienden en anderen.
Zelfcontrole kan mensen in staat stellen hun geseksualiseerd druggebruik aan te pakken, en de negatieve gevol- gen ervan te beperken. Zelfcontrole omvat het expliciet maken van doelen en het bepalen van strategieën om gedrag te stellen om deze doelen te bereiken, ondanks sterke verlangens gerelateerd aan farmacoseks. Onze aanpak om zelfcontrole van seksueel druggebruik te versterken omvat drie componenten: het stellen van doelen, het nastreven van doelen, en het beoordelen en bijstellen van doelen. Doelen moeten specifiek geformuleerd zijn, ambitieus maar realistisch, en afgestemd worden op de individuele behoeften en wensen. Doelen kunnen gericht zijn op aspecten van druggebruik, bescherming van de seksuele gezondheid en het beperken van negatieve gevolgen. Het nastreven van doelen impliceert het vertalen van doelen in concrete (korte termijn) acties in de richting van het doel. Tijdens de evaluatie- en aanpassingsfase van de doelen vergelijken mensen hun feitelijke met hun vooropgestelde gedrag, en kunnen ze deze doelen aanpassen op basis van deze reflectie.
Geseksualiseerd middelengebruik en mogelijke risico’s
Chemseks wordt als een probleem beschouwd bij mannen die seks hebben met mannen (MSM) (Kirby & Thornber-Dunwell, 2013; Stuart, 2013). Het wordt gedefinieerd als “het gebruik van drugs voor of tijdens geplande seksuele activiteit om de ervaring te ondersteunen, te versterken, remmingen weg te nemen of te vergemakkelijken” (HM Government, 2017). Chemseks is een vorm van geseksualiseerd middelengebruik dat gekenmerkt wordt door specifieke middelen (methamfetamine (‘crystal meth’), mephedrone en gamma-hydroxybutyraat (GHB)/gamma-butyrolacton (GBL))(Bourne et al., 2015), de context van het gebruik ervan (bv. ‘sessies’ die meerdere dagen kunnen duren), en de associatie ervan met ongezien lijden bij een specifieke groep MSM die (digitale) technologieën gebruiken (Stuart, 2016). Recenter werden echter verschillen in seks-gerelateerd druggebruik waargenomen tussen regio’s (Evers et al., 2020; Schmidt et al., 2016) en groepen gebruikers (Edmundson et al., 2018). Om de enge chemseks-definitie te verbreden, is daarom het meer inclusieve ‘farmacoseks’ voorgesteld (Moyle et al., 2021). Wij zullen de termen geseksualiseerd druggebruik, druggebruik in een seksuele context en farmacoseks door elkaar gebruiken, tenzij wij verwijzen naar werk dat specifiek naar chemseks verwijst.
Mensen starten om uiteenlopende redenen met geseksualiseerd druggebruik. Sommigen om hedonistische redenen, zoals het vergroten van het seksueel plezier. Anderen starten om een gevoel van samenhorigheid te ervaren of om met alledaagse problemen om te gaan (Bourne & Weatherburn, 2017; Milhet et al., 2019). Het gebruik van middelen tijdens seks is voor sommigen ook een strategie gebleken om negatieve emoties en ervaringen -zoals eenzaamheid, angst, (traumatische) stress, of een laag gevoel van eigenwaarde- te verwerken (Arends et al., 2020). Gevoelens van eenzaamheid kunnen voortkomen uit een opeenstapeling van negatieve ervaringen die elkaar kunnen versterken (Platteau et al., 2019).
Onderzoek toont verbanden tussen geseksualiseerd druggebruik, in het bijzonder chemseks, en verschillende drug- en seks-gerelateerd gezondheidsklachten en sociale problemen. Als druggerelateerde gezondheidsrisico’s worden uitdroging, hyperthermie, psychose, overdosis en verslaving genoemd (Nutt et al., 2007). Bovendien combineren veel mannen die aan chemseks doen verschillende middelen tijdens seks (Bourne et al., 2014; Pakianathan et al., 2018; Sewell et al., 2018). Dit polydruggebruik zorgt voor extra risico’s door gecombineerde effecten (Nutt et al., 2007; Smith et al., 2011) en wordt geassocieerd met een hoger risico op een overdosis (Smith et al., 2011). Naast druggerelateerde risico’s wordt chemseks in verband gebracht met seksueel risicogedrag, waaronder een groter aantal partners, delen van seksspeeltjes, langdurige seksuele sessies, anale seks zonder condoom en andere seksuele handelingen met een verhoogd gezondheidsrisico, zoals fisting (Drückler et al., 2018; Glynn et al., 2018; Kenyon et al., 2018; Maxwell et al., 2019). Deze handelingen verhogen het risico op seksueel overdraagbare infecties (soa’s), waaronder hiv (Kenyon et al., 2018; Kohli et al., 2019; Pufall et al., 2018; Stevens et al., 2020), en/of infecties met (andere) bloedoverdraagbare virussen (bijv. hepatitis B of hepatitis C) (Maxwell et al., 2019). Verder zijn ook effecten op de geestelijke gezondheid, zoals angst en depressie, in verband gebracht met chemseks (Prestage et al., 2018; Tomkins et al., 2019). Als laatste wordt chemseks in verband gebracht met ongewenste seks of seks zonder toestemming (Drückler et al., 2021; Evers et al., 2020).
Preventie en hulpverlening voor geseksualiseerd middelengebruik
Mensen die seks en drugs combineren kunnen verschillende behoeften aan ondersteuning hebben, onder andere rond druggebruik (bijv. afhankelijkheid), seksuele gezondheid, professioneel functioneren en sociale relaties. Begeleiding en ondersteuning moeten daarom worden afgestemd op deze specifieke behoeften. Uit recent onderzoek blijkt dat sommige MSM die aan chemseks doen behoefte hebben aan ondersteuning. In een onlineonderzoek bij 511 mannen in een Nederlandse soa-kliniek rapporteerde 23% van de mannen een behoefte aan professionele hulpverlening (Evers et al., 2020). Deze chemseksgebruikers zochten vooral informatie over bestaande hulpverleningsvoorziening-en en peer support. Waar dergelijke diensten bestaan, blijken ze op barrières te stuiten, die zowel te maken hebben met de toegang tot diensten als de houding van individuele hulpverleners (Hibbert et al., 2021). Ze hebben behoefte aan niet-oordelende en zelfs anonieme ondersteuning bij omdat zij schaamte ervaren, angst hebben om herkend te worden (Stevens et al., 2020; Tomkins et al., 2018), en stigmatisering door hun zorgverlener vrezen (Herrijgers et al., 2020).
Ondanks de nood blijven zorg- en ondersteuningsprogramma’s voor MSM die aan chemseks doen beperkt. Er zijn enkele peer-based initiatieven gestart die gebruik maken van harm-reduction services, peer support, gezondheidsbevordering, versterken van een gevoel van community, opleiden van professionals en investeren in belangenbehartiging en beleid (Bakker & Knoops, 2018; Moncrieff, 2018; Stardust et al., 2018; Stuart, 2016). Er gebeurde ook onderzoek naar verschillende gedragsinterventies waarin gebruik gemaakt is van sms-communicatie (Reback, 2019), expressief schrijven (Carrico, 2015), veiliger seks counseling (Mausbach, 2007), gedragsactivatie (Mimiaga, 2019), gepersonaliseerde cognitieve counseling (Santos, 2014) en motivational interviewing en cognitieve gedragstherapie (Parsons, 2018). Farmacotherapie wordt aangeboden binnen de gezondheidszorg (Coffin et al., 2020; Donnadieu-Rigole et al., 2020). Als laatste zijn er enkele interventies die gebruik maken van digitale technologie voor mannen die aan chemseks doen in de maak, onder andere in Hong Kong (Choi et al., 2021), de Verenigde Staten (Reback et al., 2021) en België (Platteau et al., 2020). Deze laatste interventie is opgezet om chemseksgebruikers bewuster te leren omgaan met hun gebruik, met als doel de negatieve effecten ervan te verminderen en aan te pakken (Platteau et al., 2020).
Ondanks deze initiatieven is het ontbreken van evidence-based interventies zorgwekkend (Evers et al., 2020; Graf et al., 2018; Platteau et al., 2020; Stevens et al., 2020). Ondersteuningsprogramma’s worden best aangepast aan de behoeften van de gebruikers, en zijn gebaseerd op theorie en wetenschappelijk bewijs, zoals beschreven in planningsprogramma’s voor gezondheidsbevordering (bijv. Kok et al., 2017). In dit artikel schetsen we eerst een conceptueel kader dat als leidraad kan dienen voor de ondersteuning van mensen die middelen gebruiken in een seksuele context. Vervolgens vertalen we dit kader naar concrete interventiecomponenten om aan de uiteenlopende noden van farmacoseks-gebruikers tegemoet te komen. Deze kunnen geïntegreerd worden in hulpverlening, zowel bij peer support als binnen organisaties binnen de gezondheidszorg.
Theorieën om geseksualiseerd middelengebruik te begrijpen
Om mogelijke negatieve effecten te begrijpen en voorkomen, is het belangrijk te weten waarom mensen beginnen en doorgaan met farmacoseks. Om deze vraag te beantwoorden, bouwen we op een continuümpers-pectief van chemseksgebruik, een sociaal-cognitief perspectief op de wisselwerking tussen beredeneerde en automatische processen in gedrag, en enkele kerncomponenten van effectieve zelfcontrole van gedrag.
Continuümperspectief op chemseks
De meeste definities en opvattingen over geseksualiseerd middelengebruik (waaronder chemseks) weerspiegelen een binair perspectief van problematisch vs. niet-problematisch gebruik (Troya et al., 2019). Dit binaire perspectief heeft belangrijke implicaties voor hulpverlening, omdat het suggereert dat alleen problematisch gebruik ondersteuning vereist, en abstinentie over het algemeen de belangrijkste focus is van dergelijke ondersteuning (cf. Wiers & Verschure, 2021). Dit verdoezelt echter het belang van het voorkomen dat chemseksgedrag problematisch wordt, en de behoefte aan ondersteuning voor mensen die (nog) geen (grote) nadelige gevolgen van geseksualiseerd druggebruik ervaren. Ondersteuning moet beschikbaar zijn voor alle chemseksgebruikers die er behoefte aan hebben, niet alleen voor degenen wier gebruik volgens één of andere norm als ‘problematisch’ wordt beschouwd. Het is dus van belang om in te spelen op de ondersteuningsbehoeften die chemseksgebruikers zelf ervaren (Herrijgers et al., 2020).
Om ondersteuning af te stemmen op de verschillende behoeften is een continuüm-model van chemseksgebruik voorgesteld (Platteau et al., 2019). Dit model beschrijft chemseksgebruik als een ‘loopbaan’, met problematische chemseks als een mogelijke maar niet onvermijdelijke uitkomst (Platteau et al., 2019). Een belangrijke aanname van dit model is dat chemseks, ook al hoeft het niet problematisch te zijn, niettemin de potentie tot lijden en schade in zich draagt. Het ‘loopbaan’model beschrijft een proces van chemseksgebruik in zes stadia: gevoelens van eenzaamheid en leegte, een zoektocht naar verbinding, het aangaan van seksuele connecties, het aangaan van chemseks connecties, het ervaren van problematische chemseks en ernstige gezondheidseffecten als gevolg van chemseksgebruik. In de eerste stadia ervaren sommige mensen geen of weinig negatieve impact omdat ze het druggebruik in hun leven kunnen inpassen, terwijl andere gebruikers in diezelfde stadia wel negatieve gevolgen kunnen ondervinden. Het is de zelfperceptie van negatieve effecten die bepalend is voor de vraag of chemseks al dan niet problematisch is, en deze zelfperceptie van effecten bepaalt of mensen ondersteuning zoeken. De individuele evaluatie van de impact van geseksualiseerd druggebruik op hun dagelijks leven (bv. relationele, professionele, psychologische en gezondheidsaspecten) is dus de kern van het problematische karakter ervan.
Beredeneerde en automatische processen bij geseksualiseerd middelengebruik
Middelen gebruiken terwijl je de risico’s ervan inziet, en mogelijk zelfs nadelige gevolgen ondervindt, lijkt paradoxaal. In de afgelopen decennia is (problematisch) middelengebruik verklaard als een chronische hersenziekte (Leshner, 1997; Volkow et al., 2016). Vanuit het perspectief van dit brain disease model of addiction (BDMA) (Hall et al., 2015; Heather et al., 2017) wordt een kwetsbaar brein ‘overgenomen’ door verslavende middelen (Nesse & Berridge, 1997), waardoor gedrag hoe langer hoe minder vrijwillig en meer compulsief wordt. Hoe deze processen het handelen van mensen beïnvloeden, kan worden begrepen vanuit het perspectief van dual system-models van gedrag.
Deze modellen maken onderscheid tussen een automatisch en beredeneerd pad naar gedrag (bijv. Strack et al., 2004), die respectievelijk een snel, impulsief en een langzaam, beredeneerd systeem vertegenwoordigen. In het geval van geseksualiseerd druggebruik vertegenwoordigt het automatische, impulsieve systeem de invloeden die voortkomen uit een sterk verlangen naar het instant effect dat gepaard gaat met geseksualiseerd druggebruik. Het langzame, beredeneerde systeem omvat iemands overwegingen van verschillende positieve en negatieve uitkomsten. Dual-systems modellen suggereren dat gedrag het resultaat is van automatische processen of van beredeneerde beslissingen. De BDMA stelt dat aanhoudend middelengebruik meestal het resultaat is van automatische processen. Een alternatief multisysteemmodel stelt echter dat middelengebruik niet volledig door impulsen wordt gestuurd, wat een verlies aan keuze impliceert (zoals de BDMA suggereert), maar eerder het resultaat is van een vertekende keuze (‘biased choice’) naarmate middelengebruik aantrekkelijker wordt (Wiers & Verschure, 2021). Wij veronderstellen dat hoe verder mensen vorderen in hun chemseks-loopbaan, hoe meer automatische, impuls-gedreven processen het middelengebruik gaan domineren, via biases die te maken hebben met triggers, de vorming van gewoonten en afhankelijkheid van middelen.
Zelfcontroleprocessen bij geseksualiseerd middelengebruik
Mensen kunnen hun geseksualiseerd druggebruik als problematisch ervaren als automatische processen incompatibel zijn met de beredeneerde beslissingen die zij willen nemen. Bijvoorbeeld, wanneer geseksualiseerd middelengebruik ervaren wordt als afhankelijkheid en interfereert met andere belangrijke levensdoelen, waarbij het hun zelfcontrole overheerst. Zelfcontrole is een cognitief proces dat verwijst naar iemands vermogen om af te zien van onmiddellijk of kortstondig plezier (met mogelijk negatieve gevolgen), ten gunste van langere termijn, meer abstracte voordelen of het voorkomen van nadelige gevolgen die zich misschien nooit zullen voordoen (de Ridder & de Wit, 2006). In het geval van geseksualiseerd druggebruik verwijst zelfcontrole bijvoorbeeld naar het afzien van het onmiddellijke plezier van de combinatie van seks en drugs om potentieel negatieve gevolgen te voorkomen, waaronder lichamelijke schade, wettelijke sancties, sociale afkeuring of teleurstelling in zichzelf. Zelfcontrole omvat het idee dat hoe mensen reageren op en omgaan met verleidingen in het hier en nu wordt beïnvloed door hun overweging van mogelijke uitkomsten (Fujita, 2011). Deze overweging wordt mogelijk gemaakt door het menselijk vermogen tot vooruitzien en simulatie (Baumeister et al., 2011).
Kotabe en Hofmann (2015) stellen in hun zelfcontroletheorie dat gedrag afhangt van hoe een mogelijk conflict tussen incompatibele ‘actietendensen’ wordt opgelost. Actietendensen kunnen voortkomen uit doelen van een hogere orde -zoals het beschermen van iemands gezondheid- wat wordt geassocieerd met beredeneerde, reflectieve beslissingen op basis van een afweging van voor-en nadelen op langere termijn (Eyal & Fishbach, 2010; Hofmann et al., 2013; Hofmann & Fisher, 2012). Anderzijds kunnen actietendensen ook meer automatisch of impulsief voortkomen uit een verlangen (‘desire’)(Berridge et al., 2009), dat gedrag in de richting van onmiddellijk belonende stimuli zoals seks of drugs stuurt. Wanneer actietendensen gerelateerd aan hogere orde doelen en een sterk verlangen onverenigbaar zijn, ontstaat er een verlangen-doel conflict, wat een zelfcontrole-inspanning kan uitlokken, mits mensen de capaciteit en motivatie hebben voor zelfcontrole (Kotabe & Hofmann, 2015).
Volgens de integratieve zelfcontroletheorie hangt het uiteindelijke gedrag van mensen af van de relatieve kracht van het verlangen en de zelfcontrole-inspanning, ervan uitgaande dat er geen beperkingen zijn om het hogere-orde doel of het verlangen uit te voeren.
Of zelfcontrole succesvol zal zijn, hangt af van hun motivatie en capaciteit tot zelfcontrole. Seksueel druggebruik kan op twee manieren invloed hebben op zelfcontrole: op directe wijze via een sterk verlangen dat voortkomt uit seksuele opwinding en dat in conflict kan komen met hogere orde doelen, en indirect via druggerelateerde intoxicatie die de motivatie en zelfcontrolecapaciteit aantast. Als mensen geen succesvolle zelfcontrole ervaren, ervaren ze hun gedrag wellicht als problematisch en zoeken ze hulp. In onze conceptualisering weerspiegelt dit zoeken naar ondersteuning de evaluatie van hun situatie als problematisch, met inbegrip van relationele, professionele, psychologische en gezondheidsaspecten.
Bevorderen van zelfcontrole bij geseksualiseerd middelengebruik
Een kritiek op dominante perspectieven op middelengebruik en verslaving, in het bijzonder de BDMA, is dat deze suggereren dat “er geen weg terug is naar gecontroleerd gebruik of herstel” (vgl. Wiers & Verschure, 2021, p. 112). Er is echter aangetoond dat de meeste mensen van een verslaving herstellen (Wiers & Verschure, 2021). De bevinding dat de meeste mensen hervallen is gebaseerd op veelvuldig onderzoeken van mensen in verslavingsinstellingen (Baumeister, 2017). Wij stellen dat effectieve zelfcontrole vanuit een continuümperspectief een belangrijk aangrijpingspunt kan zijn voor ondersteuning van mensen die drugs gebruiken tijdens seks.
Het versterken van zelfcontrole kan helpen bij zowel het voorkomen van starten met gebruik, het ondersteunen van gecontroleerd gebruik en harm reduction, maar ook bij het stoppen met gebruik, afhankelijk van iemands situatie en doelstellingen. Zelfcontrole kan worden versterkt via uiteenlopende kanalen, waaronder (digitale) zelfhulpmiddelen, peer-based ondersteuning en professionele zorg. We benadrukken hierbij het belang van ondersteuning die erop gericht is mensen te helpen handelen naar hun (hogere orde) doelen. Dit perspectief is een aanvulling op bestaande en controversiële visies op verslavingszorg die het belang benadrukken van voortdurende onthouding om de allesoverheersende invloed van middelengerelateerde verlangens te laten uitdoven (zie Wiers & Verschure, 2021).
Het uitgangspunt van ons zelfcontroleperspectief is gebruikers te helpen bij het verhelderen van hun hogere orde doelen en strategieën te identificeren om te voorkomen dat het bereiken van deze doelen wordt ondermijnd door farmacoseks-gerelateerde verlangens (‘desires’). Daarvoor is zowel capaciteit als motivatie om gedrag aan te passen onontbeerlijk (Kotabe & Hofmann, 2015). Deze aanpak heeft volgens ons de meeste kans op succes gezien het versterken van zelfcontrole door bewuster om te gaan met farmacoseks makkelijker en breder toepasbaar is dan het direct trachten te verminderen van geautomatiseerde processen. Tegelijkertijd helpt het meer bewust worden van automatische processen wellicht ook om de automatische processen, zoals gewoontes, te doorbreken en meer bewust te worden van triggers die farmacoseks initiëren.
Op basis van theorieën over doelgericht gedrag, stellen wij een zelfcontrolebenadering voor ter ondersteuning van seksueel druggebruik, die drie cruciale componenten onderscheidt: het stellen van doelen, het nastreven van deze doelen en het beoordelen en bijstellen van doelen (zie figuur 1).
Figuur 1. Zelfcontrole-aanpak van de zorg voor mensen die drugs gebruiken tijdens seks
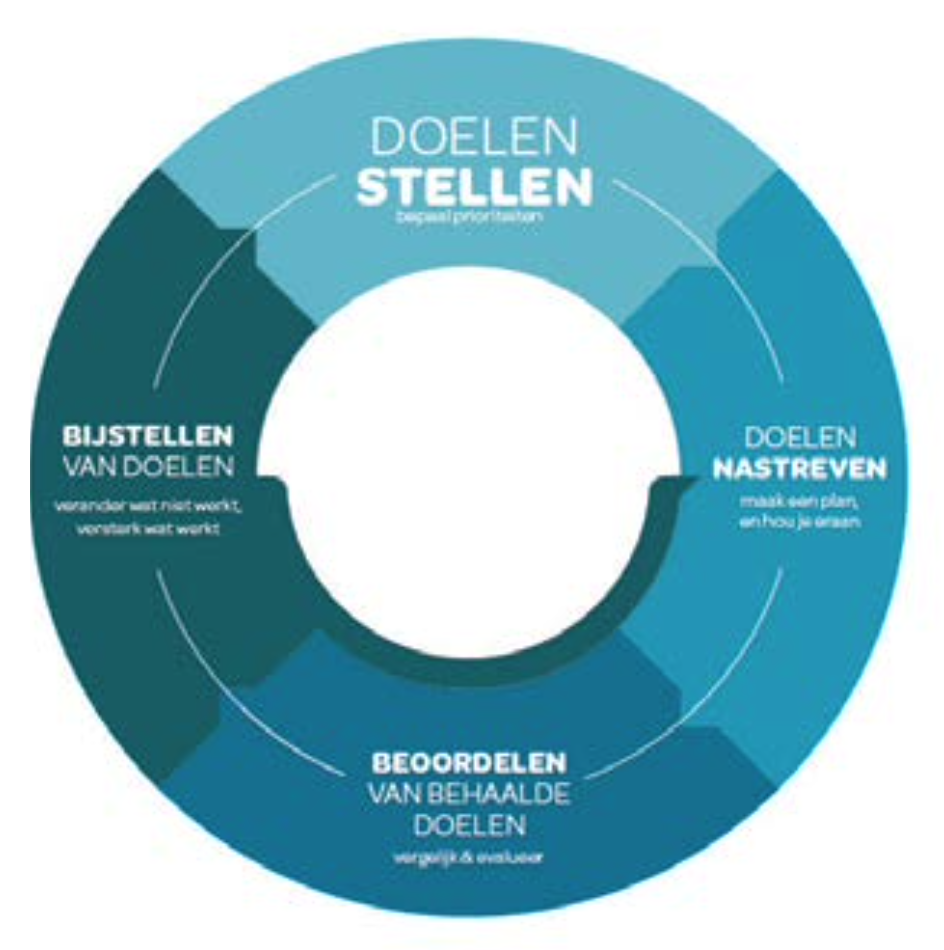
Doelen stellen – Bepaal je prioriteiten
‘Goal setting’ theorie (Locke et al., 1990; Locke & Latham, 1984) gaat uit van de observatie dat bewust menselijk gedrag doelgericht is, en het stellen van doelen een effectieve manier is om abstracte wensen te vertalen naar concrete doelen. De techniek van mentaal contrasteren kan mensen helpen om effectieve doelen te stellen. Bij mentaal contrasteren stellen mensen zich een toekomst voor zoals ze die willen en reflecteren ze hoe de huidige situatie deze toekomst in de weg staat (Oettingen & Gollwitzer, 2010).
Een doel wordt best geformuleerd als een specifiek leerdoel (Winters & Latham, 1996) dat vertrekt vanuit iemands persoonlijke situatie. Het moet specifiek, realistisch en ambitieus zijn (bv. Locke & Latham, 2002). Een ambitieus doel motiveert tot meer inspanning om het doel te bereiken, die tot uiting komt in de wenselijkheid en haalbaarheid ervan (Oettingen & Gollwitzer, 2010). De wenselijkheid verwijst hierbij naar het belang van het doel, met name de mate van plezier bij het bereiken ervan (Locke & Latham, 2002).
Specifieke doelen gerelateerd aan farmacoseks zullen verschillen tussen mensen, en het stellen van doelen zal dan ook iemands prioriteiten weerspiegelen. Doelen die zelfcontrole vereisen in de context van seksueel druggebruik kunnen te maken hebben met middelengebruik (bijv. welke stoffen en combinaties gebruiken/vermijden, gebruiksfrequentie), beschermen van het eigen welzijn en dat van anderen waaronder hun (seksuele) gezondheid (bijv. het verminderen van het risico op soa's, zorgen voor seks met wederzijdse toestemming) en het beperken van nadelige sociale gevolgen (bijv. relatieconflicten, professionele prestaties). Zodra iemands doelen zijn verduidelijkt, kunnen strategieën worden uitgedacht om deze te bereiken.
Doelen nastreven – Maak een plan waar je je aan kunt houden
Het bereiken van doelen wordt mede bepaald door de planning en uitvoering van specifieke acties om deze (hogere orde) doelen te bereiken. Doelintenties (bijv. 'Ik wil mijn geseksualiseerde druggebruik beperken'), gedefinieerd als 'de instructie die mensen zichzelf geven om bepaald gedrag uit te voeren of om bepaalde gewenste uitkomsten te bereiken' (Triandis, 1980) kunnen hierbij helpen. Hoewel ze beschouwd worden als een belangrijke voorspeller van gezondheidsgedrag, toont onderzoek aan dat deze 'goede voornemens’ in slechts 53% van de gevallen omgezet worden in actie (Sheeran, 2002). De discrepantie tussen de intenties van mensen en hun gedrag wordt de intention-behavior gap genoemd, wat aangeeft dat het vormen van doelintenties noodzakelijk maar onvoldoende is voor het bereiken van doelen (Sheeran & Webb, 2016; Sniehotta et al., 2005).
Doelintenties weerspiegelen doorgaans algemene wensen van mensen, en worden best aangevuld met meer specifieke plannen die concrete acties specifiëren om het doel te bereiken (Gollwitzer & Sheeran, 1999; Oettingen & Gollwitzer, 2010; Schwieger Gallo & Gollwitzer, 2007; Sniehotta et al., 2005). Dergelijke specifieke plannen en acties kunnen de vorm aannemen van ‘implementatie-intenties’ (Gollwitzer, 1993; Gollwitzer & Sheeran, 1999). Deze implementatie-intenties vullen doelintenties aan en nemen de vorm aan van als-dan-plannen: als een bepaalde situatie zich voordoet, dan zal ik zo handelen (bijvoorbeeld: “Als ik naar het volgende farmacoseks-evenement ga, dan zal ik alleen drugs gebruiken die ik zelf heb meegenomen”). De 'als-dan' formulering vereist dat twee aspecten van het proces van doelrealisatie in overweging worden genomen: een effectief gedrag om het doel te bereiken, en een geschikte situatie/moment om dit gedrag te initiëren. Implementatie-intenties vergroten de kans dat mensen hun doelintenties uitvoeren (Gollwitzer & Sheeran, 2006).
Implementatie-intenties kunnen betrekking hebben op het starten met een bepaald gedrag (bijv. actieplannen), of op het omgaan met uitdagingen tijdens het proces van gedragsverandering (bijv. coping plannen). Het doel van een actieplan is om een doelintentie te vertalen in concrete en haalbare acties. In het geval van geseksualiseerd druggebruik kan een actieplan verwijzen naar het gedrag dat iemand van plan is te gaan vertonen, bijvoorbeeld tijdens het volgende farmacoseks-evenement, en dat bijdraagt aan het bereiken van het vooraf gestelde doel. Een doel kan bijvoorbeeld zijn om veiliger seks te hebben tijdens farmacoseks, wat kan worden gestuurd door de doelintentie 'bij het volgende farmacoseks-evenement zal ik veiliger seks hebben'. Een bijbehorend actieplan om ervoor te zorgen dat het doel wordt bereikt, zou kunnen zijn 'ik zal ervoor zorgen dat ik PrEP neem om mezelf te beschermen tijdens het volgende farmacoseks-evenement'. Actieplanning is gebruikt om gezondheidsgedragsverandering te bevorderen in verschillende domeinen (zie de Ridder et al., 2018). Een recente meta-analyse heeft aangetoond dat het vormen van plannen effectief is in het verminderen van middelengebruik (Malaguti et al., 2020).
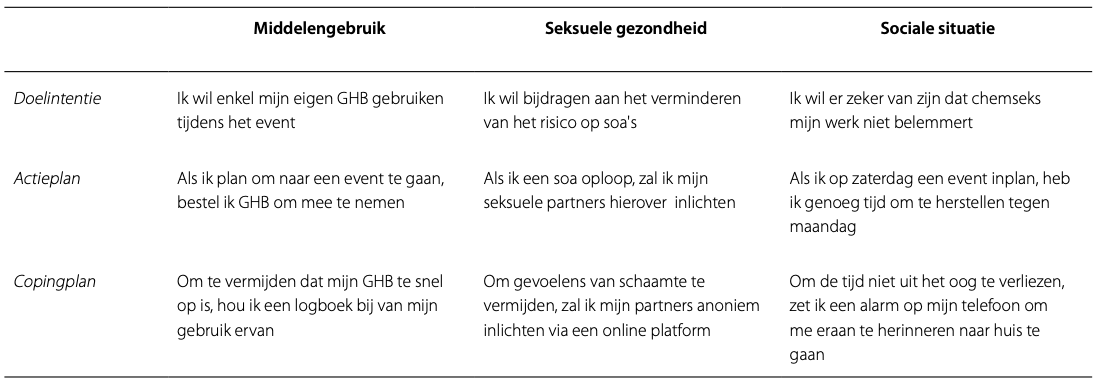
Coping-plannen hebben dan weer betrekking op het overwinnen van specifieke barrières voor actie die doelgericht gedrag in de weg kunnen staan (Sniehotta et al., 2005). Het gaat hierbij om afleidingen en uitdagingen die inspanning of doorzettingsvermogen vereisen. Effectieve coping-planning vereist ervaring en neemt in de loop van de tijd toe. In de context van farmacoseks kunnen coping-plannen bijvoorbeeld betrekking hebben op het zich voorbereiden op uitdagende omstandigheden tijdens een farmacoseks-evenement, zoals 'ik zal een alarm instellen op mijn telefoon om me eraan te herinneren PrEP in te nemen tijdens de farmacoseks-evenement' om te voorkomen dat ik PrEP vergeet in te nemen, bijvoorbeeld als gevolg van een verlies van tijdsbesef. Tabel 1 geeft enkele voorbeelden van doelintenties, actieplannen en coping-plannen, direct gerelateerd aan de zelfcontrole rond druggebruik, seksuele gezondheid en sociale gevolgen van geseksualiseerd druggebruik.
Doelen beoordelen en bijstellen – Bepaal wat (niet) is gelukt en stel een volgend doel
Deze stap houdt in dat mensen hun gedrag vergelijken met het doelgedrag dat ze voor ogen hadden, en evalueren of ze zich gedragen hebben zoals ze zich hadden voorgenomen. Dit kan resulteren in het aanpassen van doelen en doelgedrag via feedbackloops die een cruciale rol spelen in zelfcontrole (zie Carver & Scheier, 1998). Sommige mensen plannen bijvoorbeeld om hun farmacoseksgedrag te veranderen naar een gezonder alternatief (bijv. helemaal geen farmacoseks), maar merken dat ze er niet in slagen zich te gedragen zoals gepland. Het niet bereiken van een doel kan bijdragen tot het opgeven van het doel (bijv. 'Ik ga er niet in slagen om te stoppen met mijn farmacoseks’)(Sniehotta et al., 2005). Het kan echter ook een leerervaring zijn om een gedragsveranderingsdoel realistischer en haalbaarder te formuleren (bijv. 'Ik ga minder vaak farmacoseks hebben'). In dit geval kunnen actie- en copingplannen worden aangepast om beter aan te sluiten bij de concrete uitdagingen die mensen ervaren (veranderen wat niet werkte). Als het beoogde gedrag daarentegen wel is bereikt, kunnen ambitieuzere gedragsveranderingsdoelen worden gesteld (bijvoorbeeld: 'Ik wil mijn farmacoseksgebruik verder verminderen, van wekelijks naar maandelijks'), en kunnen actie- en copingplannen worden aangepast om het bereiken van deze ambitieuzere doelen mogelijk te maken (versterken wat werkt).
Het bijstellen van doelen is niet zozeer de laatste stap in het zelfcontroleproces, maar eerder het begin van een nieuwe doel/actie-lus (zie figuur 1). Wanneer doelen en actie- en copingplannen zijn bijgesteld, begint immers de volgende lus in het iteratieve zelfcontroleproces, dat kan doorgaan tot het individu het punt bereikt waarop men vindt dat men het doel heeft bereikt of het doel (tijdelijk) laat varen en mogelijk in de toekomst opnieuw een veranderingsproces start. Het proces van doelevaluatie en -bijstelling kan zowel plaatsvinden tijdens als na de deelname aan farmacoseks, en is gebaseerd op processen van actiecontrole. Actiecontrole houdt in dat een gedrag wordt geëvalueerd aan de hand van een gedragsnorm (Schwarzer, 2008), dat zowel kan gebeuren tijdens een farmacoseks-evenement (i.e., simultane actiecontrole), als nadien via het reflecteren op het eigen gedrag om het een volgende keer anders te doen, of te herhalen (i.e., prospectieve actiecontrole). Actiecontrole bestaat uit drie verschillende processen: zelfmonitoring (bijv. bewust blijven van je druggebruik tijdens een farmacoseksgebeurtenis), bewustzijn van normen (bijv. soort en hoeveelheid te gebruiken drugs) en zelfcontrolerende inspanning (bijv. aanpassen van actie- en copingplannen om de situatie te beheersen) (Sniehotta et al., 2005).
Tabel 1. Voorbeelden van doelintenties, actieplannen en copingplannen voor zelfcontrole van geseksualiseerd middelengebruik
Zelfcontrole bij geseksualiseerd middelengebruik in de praktijk
Wij stellen voor dat het versterken van zelfcontrole centraal staat in de ondersteuning bij farmacoseks. Concrete stappen hiervoor omvatten (1) het stellen van doelen, (2) het verfijnen van deze doelen in actie- en copingplannen om ze na te streven, en (3) het beoordelen en aanpassen van de doelen of plannen. Deze vorm van ondersteuning bij geseksualiseerd druggebruik kan verstrekt wordt door professionals, peers en via zelfhulp. Deze ondersteuning kan online en offline aangeboden worden aan individuen of kleine groepen, onder meer via motiverende gespreksvoering. Tijdens een counselingsessie kan een persoon die aan farmacoseks doet, reflecteren over de vooropgestelde doelen, vertaling in acties en of ze zich hielden aan het plan. Als het gedrag van de persoon volgens plan was en zijn doel bereikte, kan dit resulteren in een positieve ervaring, versterken van zelfcontrole, en daarmee het verminderen van het risico op negatieve impact of schade. Bovendien kan deze versterkte zelfcontrole bijdragen aan een positieve feedback-loop, zodat mensen zich uitdagender doelen stellen om hun farmacoseksgebruik te controleren, en hun actie- en copingplannen aanpassen om deze doelen te bereiken. Dit proces kan worden herhaald totdat de persoon zijn uiteindelijke doel heeft bereikt, dat kan evolueren in de loop van het veranderingsproces.
Hoewel counseling effectief kan zijn voor het ondersteunen van zelfcontrole bij farmacoseks, is het toch losgekoppeld van de feitelijke farmacoseks-sessies. Hierdoor blijft het dus beperkt tot prospectieve actiecontrole. Het gebruik van smartphone applicaties kan, als aanvulling, simultane actiecontrole mogelijk maken. Veelbelovende ontwikkelingen op het gebied van digitale gezondheidsbevordering, ook in zorgomgevingen (Fiordelli et al., 2013; Steinhubl et al., 2015) tonen dat smartphone-applicaties real-time zelfcontrole mogelijk kunnen maken (Platteau et al., 2020). Een specifieke farmacoseks-app die gebouwd is rond aspecten van zelfcontrole, werd onlangs ontwikkeld in België (Herrijgers et al., 2020; T. Platteau et al., 2020).
Discussie
In dit artikel schetsen we een conceptueel perspectief om farmacoseks beter te begrijpen, en om interventies te ontwikkelen voor mensen die aan farmacoseks doen. Vanuit een continuümperspectief op geseksualiseerd middelengebruik focussen we op het wijzigend evenwicht tussen automatische en beredeneerde processen in gedragsverandering doorheen dit continuüm, en zelfcontrole als een zelfregulerende strategie om mogelijke negatieve gevolgen van geseksualiseerd druggebruik te overwinnen. We erkennen dat dit conceptuele kader de complexiteit van het leven en seks-gerelateerde drugsproblemen van een individu niet volledig verklaart. Veel context-gerelateerde aspecten en levensgebeurtenissen kunnen van invloed zijn op geseksualiseerd druggebruik. Hoewel de primaire focus van onze conceptuele analyse op zelfcontrolecapaciteit ligt, onderkennen wij het belangrijk van andere individuele, sociale en structurele benaderingen die bijdragen aan veilig geseksualiseerd druggebruik.
Dit conceptuele zelfcontrolekader, en de vertaling ervan in specifieke interventiecomponenten, kan mensen ondersteunen naar een betere zelfcontrole van hun geseksualiseerd druggebruik, inclusief de vermindering van de negatieve gevolgen ervan. Hoewel zelfcontrole hiermee omschreven wordt als een proces, kan zelfcontrole ook beschouwd worden als het eindresultaat van zulk veranderingsproces om iemands gedrag te wijzigen. Het versterken van het vermogen tot zelfcontrole kan worden bereikt via persoonlijke of digitale ondersteuning, en wordt idealiter voortgezet na afronding van een ondersteuningstraject dat de farmacoseks-gebruiker empowered. Zelfcontrole omvat zowel het voorkomen van het starten met seksueel druggebruik, het faciliteren en behouden van gecontroleerd gebruik en schadebeperking (harm reduction), als het mogelijk maken van het stoppen met het gebruik. Sterkere zelfcontrole kan 'impulsieve' gebruikers in staat stellen om 'gecontroleerde' gebruikers te worden, die effectief farmacoseks-gerelateerd lijden en schade kunnen verminderen (Herrijgers et al., 2020).
Wij stellen voor dat interventiecomponenten kunnen worden geïntegreerd in community- en gezondheidszorg-settings, zowel via persoonlijke ondersteuning als digitale zelfhulp. Om het conceptuele zelfcontroleperspectief te vertalen naar de praktijk, zijn we overtuigd dat drie cruciale elementen van het zelfcontroleproces moeten worden opgenomen zijn in effectieve interventies: het stellen van doelen, het uitvoeren van doelen, en het beoordelen en bijstellen van de voortgang van doelen. Deze drie elementen versterken elkaar via terugkerende feedback loops, waarbij het succesvol bereiken van een doel het startpunt kan zijn van een volgende veranderingscyclus. Dit proces gaat door totdat het individu zijn uiteindelijke doel bereikt, dat zich gedurende het zelfcontroleproces kan ontwikkelen. Deze zelfcontrolebenadering is een aanvulling op drughulpverlening die zich veelal richt op abstinentie, en biedt extra handvaten om schade te beperken (harm reduction).
Conclusie
Met dit conceptueel kader voor zelfcontrole willen wij principes aanreiken om preventie te versterken en ondersteuning en zorg effectiever te maken. Het is daarom belangrijk dat specifieke interventies en interventiecomponenten, vertaald vanuit het conceptuele kader, worden ontwikkeld en getest op hun effectiviteit in real-life situaties. Het uiteindelijk doel is immers om ondersteuning en zorg voor mensen die verlies van zelfcontrole ervaren tijdens hun geseksualiseerd druggebruik te optimaliseren.
Dankwoord
Wij danken Tim Lebacq voor het grafische werk van het conceptuele kader, zoals weergegeven in figuur 1.
Literatuur
Arends, R. M., van den Heuvel, T. J., Foeken-Verwoert, E. G. J., Grintjes, K. J. T., Keizer, H. J. G., Schene, A. H., van der Ven, A. J. A. M., & Schellekens, A. F. A. (2020). Sex, Drugs, and Impulse Regulation: A Perspective on Reducing Transmission Risk Behavior and Improving Mental Health Among MSM Living With HIV. Frontiers in Psychology, 0, 1005.
Bakker, I., & Knoops, L. (2018). Towards a continuum of care concerning chemsex issues. Sexual Health, 15(2), 173–175.
Baumeister, R. F. (2017). Addiction, cigarette smoking, and voluntary control of action: Do cigarette smokers lose their free will? Addictive Behaviors Reports, 5, 67–84.
Baumeister, R. F., Masicampo, E. J., & Vohs, K. D. (2011). Do conscious thoughts cause behavior? Annual Review of Psychology, 62, 331–361.
Berridge, K. C., Robinson, T. E., & Aldridge, J. W. (2009). Dissecting components of reward: ‘liking’, ‘wanting’, and learning. Current Opinion in Pharmacology, 9(1), 65.
Bourne, A., Reid, D., Hickson, F., Torres-Rueda, S., Steinberg, P., & Weatherburn, P. (2015). “Chemsex” and harm reduction need among gay men in South London. International Journal of Drug Policy, 26(12), 1171–1176.
Bourne, A., Reid, D., Hickson, F., Torres, S., & Weatherburn, R. P. (2014). The Chemsex Study: drug use in sexual settings among gay and bisexual men in Lambeth, Southwark & Lewisham. In Public Health England. www.sigmaresearch.org.uk/chemsex
Bourne, A., & Weatherburn, P. (2017). Substance use among men who have sex with men: patterns, motivations, impacts and intervention development need. Sexually Transmitted Infections, 93(5), sextrans-2016-052674.
Carver, C. S., & Scheier, M. F. (1998). On the Self-Regulation of Behavior. Cambridge University Press. h
Choi, E., Chau, P., Wong, W., Kowk, J., Choi, K., & Chow, E. (2021). Developing and testing of an interactive internet-based intervention to reduce sexual harm of sexualised drug use (‘chemsex’) among men who have sex with men in Hong Kong: a study protocol for a randomised controlled trial. BMC Public Health, 21, 713.
Coffin, P., Santos, G., Hern, J., Vittinghoff, E., Walker, J., Matheson, T., Santos, D., Colfax, G., & Batki, S. (2020). Effects of Mirtazapine for Methamphetamine Use Disorder Among Cisgender Men and Transgender Women Who Have Sex With Men: A Placebo-Controlled Randomized Clinical Trial. JAMA Psychiatry, 77(3), 246–255.
de Ridder, D. T. D., & de Wit, J. B. F. (2006). Self-Regulation in Health Behavior. Self-Regulation in Health Behavior, 1–247.
de Ridder, D., Adriaanse, M., & Fujita, K. (2018). Handbook of self-control in health and wellbeing. Routledge.
Donnadieu-Rigole, H., Peyrière, H., Benyamina, A., & Karila, L. (2020). Complications Related to Sexualized Drug Use: What Can We Learn From Literature? Frontiers in Neuroscience, 14, 1240.
Drückler, S., Speulman, J., van Rooijen, M., C De Vries, H. J., & De Vries, H. J. C. (2021). Sexual consent and chemsex: a quantitative study on sexualised drug use and non-consensual sex among men who have sex with men in Amsterdam, the Netherlands. Sexually Transmitted Infections, 97(4), sextrans-2020-054840.
Drückler, S., van Rooijen, M. S., & de Vries, H. J. C. (2018). Chemsex Among Men Who Have Sex With Men: a Sexualized Drug Use Survey Among Clients of the Sexually Transmitted Infection Outpatient Clinic and Users of a Gay Dating App in Amsterdam, the Netherlands. Sexually Transmitted Diseases, 45(5), 325–331.
Edmundson, C., Heinsbroek, E., Glass, R., Hope, V., Mohammed, H., White, M., & Desai, M. (2018). Sexualised drug use in the United Kingdom (UK): A review of the literature. International Journal of Drug Policy, 55, 131–148.
Evers, Y. J., Hoebe, C. J. P. A., Dukers-Muijrers, N. H. T. M., Kampman, C. J. G., Kuizenga-Wessel, S., Shilue, D., Bakker, N. C. M., Schamp, S. M. A. A., Van Buel, H., Van Der Meijden, W. C. J. P. M., & Van Liere, G. A. F. S. (2020). Sexual, addiction and mental health care needs among men who have sex with men practicing chemsex – a cross-sectional study in the Netherlands. Preventive Medicine Reports, 18, 101074.
Eyal, T., & Fishbach, A. (2010). Do global and local systems feel different? Psychological Inquiry, 21(3), 213–215.
Fiordelli, M., Diviani, N., & Schulz, P. J. (2013). Mapping mhealth research: A decade of evolution. In Journal of Medical Internet Research, 15(5), e95).
Fujita, K. (2011). On conceptualizing self-control as more than the effortful inhibition of impulses. Personality and Social Psychology Review : An Official Journal of the Society for Personality and Social Psychology, Inc, 15(4), 352–366.
Glynn, R. W., Byrne, N., O’Dea, S., Shanley, A., Codd, M., Keenan, E., Ward, M., Igoe, D., & Clarke, S. (2018). Chemsex, risk behaviours and sexually transmitted infections among men who have sex with men in Dublin, Ireland. International Journal of Drug Policy, 52, 9–15.
Gollwitzer, P. M. (1993). Goal Achievement: The Role of Intentions. European Review of Social Psychology, 4(1), 141–185.
Gollwitzer, P. M., & Sheeran, P. (1999). Implementation intentions: Strong effects of simple plans. American Psychologist, 54(7), 493–503.
Gollwitzer, P. M., & Sheeran, P. (2006). Implementation Intentions and Goal Achievement: A Meta-analysis of Effects and Processes. Advances in Experimental Social Psychology, 38, 69–119.
Graf, N., Dichtl, A., Deimel, D., Sander, D., & Stöver, H. (2018). Chemsex among men who have sex with men in Germany: Motives, consequences and the response of the support system. Sexual Health, 15(2), 151–156.
Hall, W., Carter, A., & Forlini, C. (2015). Brain disease model of addiction: misplaced priorities? The Lancet Psychiatry, 2(10), 867.
Heather, N., Best, D., Kawalek, A., Field, M., Lewis, M., Rotgers, F., Wiers, R. W., & Heim, D. (2017). Challenging the brain disease model of addiction: European launch of the addiction theory network. Addiction Research and Theory, 26(4), 249–255.
Herrijgers, C., Poels, K., Vandebosch, H., Platteau, T., van Lankveld, J., & Florence, E. (2020). Harm reduction practices and needs in a belgian chemsex context: Findings from a qualitative study. International Journal of Environmental Research and Public Health, 17(23), 1–18.
Hibbert, M., Germain, J., Brett, C., Van Hout, M., Hope, V., & Porcellato, L. (2021). Service provision and barriers to care for men who have sex with men engaging in chemsex and sexualised drug use in England. The International Journal on Drug Policy, 92, 103090.
HM Government. (2017). 2017 Drug Strategy (Issue July). https://www.gov.uk/government/publications/drug-strategy-2017
Hofmann, W., & Fisher, R. R. (2012). How guilt and pride shape subsequent self-control. Social Psychological and Personality Science, 3(6), 682–690.
Hofmann, W., Kotabe, H., & Luhmann, M. (2013). The spoiled pleasure of giving in to temptation. Motivation and Emotion, 37(4), 733–742.
Kenyon, C., Wouters, K., Platteau, T., Buyze, J., & Florence, E. (2018). Increases in condomless chemsex associated with HIV acquisition in MSM but not heterosexuals attending a HIV testing center in Antwerp, Belgium. AIDS Research and Therapy, 15(1), 14.
Kirby, T., & Thornber-Dunwell, M. (2013). High-risk drug practices tighten grip on London gay scene. The Lancet, 381(9861), 101–102.
Kohli, M., Hickson, F., Free, C., Reid, D., & Weatherburn, P. (2019). Cross-sectional analysis of chemsex drug use and gonorrhoea diagnosis among men who have sex with men in the UK. Sexual Health, 16(5), 464-472.
Kok, G., Peters, L. W. H., & Ruiter, R. A. C. (2017). Planning theory- and evidence-based behavior change interventions: A conceptual review of the intervention mapping protocol. Psicologia: Reflexao e Critica, 30(1), 1–13.
Kotabe, H., & Hofmann, W. (2015). On Integrating the Components of Self-Control. Perspectives on Psychological Science : A Journal of the Association for Psychological Science, 10(5), 618–638.
Leshner, A. I. (1997). Addiction Is a Brain Disease, and It Matters. Science, 278(5335), 45–47.
Locke, E. A., & Latham, G. P. (1984). Goal Setting: A Motivational Technique That Works! Prentice-Hall.
Locke, E. A., & Latham, G. P. (2002). Building a practically useful theory of goal setting and task motivation: A 35-year odyssey. American Psychologist, 57(9), 705–717.
Locke, E. A., Latham, G. P., Smith, K. J., & Wood, R. E. (1990). A Theory of Goal Setting & Task Performance. Prentice-Hall.
Malaguti, A., Ciocanel, O., Sania, F., Dillond, J., Eriksen, A., & Power, K. (2020). Effectiveness of the use of implementation intentions on reduction of substance use: A meta-analysis. Drug and Alcohol Dependence, 214, 108120.
Maxwell, S., Shahmanesh, M., & Gafos, M. (2019). Chemsex behaviours among men who have sex with men: A systematic review of the literature. International Journal of Drug Policy, 63, 74–89.
Milhet, M., Shah, J., Madesclaire, T., & Gaissad, L. (2019). Chemsex experiences: narratives of pleasure. Drugs and Alcohol Today, 19(1), 11–22.
Moncrieff, M. (2018). Towards a supportive policy and commissioning environment for chemsex in England. Sexual Health, 15(2), 170–172.
Moyle, L., Dymock, A., Aldridge, A., & Mechen, B. (2021). Reprint of: Pharmacosex: Reimagining sex, drugs and enhancement. International Journal of Drug Policy, 95, 103282.
Nesse, R. M., & Berridge, K. C. (1997). Psychoactive Drug Use in Evolutionary Perspective. Science, 278(5335), 63–66.
Nutt, D., King, L. A., Saulsbury, W., & Blakemore, C. (2007). Development of a rational scale to assess the harm of drugs of potential misuse. The Lancet, 369, 1047–1053.
Oettingen, G., & Gollwitzer, P. (2010). Strategies of setting and implementing goals : Mental contrasting and implementation intentions. In J. Maddux, JE & Tangney (Ed.), Social psychological foundations of clinical psychology (pp. 114–135). The Guilford Press.
Pakianathan, M., Whittaker, W., Lee, M., Avery, J., Green, S., Nathan, B., & Hegazi, A. (2018). Chemsex and new HIV diagnosis in gay, bisexual and other men who have sex with men attending sexual health clinics. HIV Medicine, 19)7), 485-490.
Platteau, T., Herrijgers, C., & de Wit, J. (2020). Digital chemsex support and care: The potential of just-in-time adaptive interventions. International Journal of Drug Policy, 85, 102927.
Platteau, Tom, Pebody, R., Dunbar, N., Lebacq, T., & Collins, B. (2019). The problematic chemsex journey: a resource for prevention and harm reduction. Drugs and Alcohol Today, 19(01), 49-54.
Prestage, G., Hammoud, M., Jin, F., Degenhardt, L., Bourne, A., & Maher, L. (2018). Mental health, drug use and sexual risk behavior among gay and bisexual men. International Journal of Drug Policy, 55, 169–179.
Pufall, E. L., Kall, M., Shahmanesh, M., Nardone, A., Gilson, R., Delpech, V., Ward, H., Positive Voices study group, Hart, G., Anderson, J., Azad, Y., Elford, J., Sullivan, A., Mercer, C., McOwan, A., Peck, J., Cassell, J., Musonda, J., & Bruton, J. (2018). Sexualized drug use (‘chemsex’) and high-risk sexual behaviours in HIV-positive men who have sex with men. HIV Medicine, 19(4), 261–270.
Schmidt, A. J., Bourne, A., Weatherburn, P., Reid, D., Marcus, U., & Hickson, F. (2016). Illicit drug use among gay and bisexual men in 44 cities: Findings from the European MSM Internet Survey (EMIS). International Journal of Drug Policy, 38, 4–12.
Schwarzer, R. (2008). Modeling health behavior change: How to predict and modify the adoption and maintenance of health behaviors. Applied Psychology, 57(1), 1–29.
Schwieger Gallo, I., & Gollwitzer, P. M. (2007). Implementation Intentions: A Look Back at Fifteen Years of Progress. Psicothema, 19(1), 37–42.
Sewell, J., Cambiano, V., Miltz, A., Speakman, A., Lampe, F. C., Phillips, A., Stuart, D., Gilson, R., Asboe, D., Nwokolo, N., Clarke, A., Hart, G., & Rodger, A. (2018). Changes in recreational drug use, drug use associated with chemsex, and HIV-related behaviours, among HIV-negative men who have sex with men in London and Brighton, 2013–2016. Sex Transm Infect, 94(7), sextrans-2017-053439.
Sheeran, P., & Webb, T. (2016). The Intention–Behavior Gap. Social and Personality Psychology Compass, 10(9), 503–518.
Smith, G. W., Farrell, M., Bunting, B. P., Houston, J. E., & Shevlin, M. (2011). Patterns of polydrug use in Great Britain: Findings from a national household population survey. Drug and Alcohol Dependence, 113(2–3), 222–228.
Sniehotta, F. F., Scholz, U., & Schwarzer, R. (2005). Bridging the intention-behaviour gap: Planning, self-efficacy, and action control in the adoption and maintenance of physical exercise. Psychology and Health, 20(2), 143–160.
Stardust, Z., Kolstee, J., Joksic, S., Gray, J., & Hannan, S. (2018). A community-led, harm-reduction approach to chemsex: Case study from Australia’s largest gay city. Sexual Health, 15(2), 179–181.
Steinhubl, S. R., Muse, E. D., & Topol, E. J. (2015). The emerging field of mobile health. Sci Transl Med, 7(283), 283rv3.
Stevens, O., Moncrieff, M., & Gafos, M. (2020). Chemsex-related drug use and its association with health outcomes in men who have sex with men: a cross-sectional analysis of Antidote clinic service data. Sexually Transmitted Infections, 96(2), 124–130.
Strack, F., Deutsch, R., Bühler, A., Gawronski, B., Kruglanski, A., Levy, R., Mussweiler, T., Smith, E., & Wyer, B. (2004). Reflective and impulsive determinants of social behavior. Personality and Social Psychology Review, 8(3), 220–247.
Stuart, D. (2013). Sexualised drug use by MSM: background, current status and response. HIV Nursing, 13, 6–10.
Stuart, D. (2016). A chemsex crucible: the context and the controversy. Journal of Family Planning and Reproductive Health Care, 42(4), 295–296.
Tomkins, A., George, R., & Kliner, M. (2019). Sexualised drug taking among men who have sex with men: a systematic review. Perspectives in Public Health, 139(1), 23–33.
Tomkins, A., Vivancos, R., Ward, C., & Kliner, M. (2018). How can those engaging in chemsex best be supported? An online survey to gain intelligence in Greater Manchester. International Journal of STD and AIDS, 29(2), 128–134.
Triandis, T. (1980). Values, attitudes, and interpersonal behavior. Nebr Symp Motiv., 27, 195–259.
Troya, J., Martínez de Gándara, A., Ryan, P., Cuevas, G., & Pardo, V. (2019). Mephedrone and chemsex: when it stops being a party and becomes a fatal problem. International Journal of STD and AIDS, 30(10), 1028–1030.
Volkow, N. D., Koob, G. F., & McLellan, A. T. (2016). Neurobiologic Advances from the Brain Disease Model of Addiction. N Engl J Med, 374(4), 363–371.
Wiers, R. W., & Verschure, P. (2021). Curing the broken brain model of addiction: Neurorehabilitation from a systems perspective. Addictive Behaviors, 112, 106602.
Winters, D., & Latham, G. P. (1996). The effect of learning versus outcome goals on a simple versus a complex task. Group & Organization Management, 21(2), 236–250.


