Seksuele gezondheid bij transvrouwen: Een onderzoek naar relevante aspecten van seksuele gezondheid en gewenste zorg voor en na de vaginoplastiek

Auteur(s): Daniëlle (B.A.) Kroeze, Tim R. Schäfer & Sarah M. Burke
Een geslachtsbevestigende operatie heeft grote invloed op de zelfbeleving, sociale relaties, de lichamelijke en mentale gezondheid van transgender personen. Eerder onderzoek heeft gewezen op het belang van het begrijpen van de verandering van seksuele gezondheid en het ervaren van het genitaal pre- en post-vaginoplastiek bij trans vrouwen. Het doel van dit onderzoek was het in kaart brengen van de diverse relevante aspecten van seksuele gezondheid bij trans vrouwen voor en na de vaginoplastiek. Daarnaast was er oog voor de zorg die trans vrouwen wensen rondom de genitale genderbevestigende operatie. Dit artikel beschrijft een kwalitatief onderzoek, waarbij middels een focusgroep onder zorgverleners van het genderteam binnen het Universitair Medisch Centrum Groningen (UMCG) en zeven diepte-interviews met trans vrouwen na vaginoplastiek data zijn verzameld. De verzamelde gegevens zijn vervolgens geanalyseerd middels thematische analyse. In het antwoord op de vraag welke relevante aspecten rondom het onderwerp seksuele gezondheid voor en na vaginoplastiek meespelen bij trans vrouwen konden vijf verschillende thema’s met bijbehorende deelthema’s worden geïdentificeerd, te weten: seksuele activiteit, mentaal welzijn, partnerrelatie, vormgeving van seksualiteit en zichzelf postoperatief ontdekken. In de inrichting van de zorg rondom seksuele gezondheid voor en na de vaginoplastiek bleek het voor trans vrouwen vooral belangrijk op een open manier in gesprek te gaan met de zorgverleners en tijd te nemen om dit onderwerp te bespreken tijdens de postoperatieve controles.
Ondanks de beperkingen binnen dit onderzoek, zoals includering van een kleine onderzoekspopulatie en het risico op onderzoeksbias door de plaats van de onderzoeker binnen het genderteam van het UMCG, konden er duidelijke hoofdthema’s en deelthema’s worden gevonden die een belangrijke rol spelen in de seksuele gezondheid van trans vrouwen. Wij adviseren de genoemde thema’s als leidraad te gebruiken binnen de gesprekken tijdens postoperatieve controles.
- Daniëlle (B.A.) Kroeze | Plastische Chirurgie/ genderteam, Universitair Medisch Centrum Groningen, Nederland
- Tim R. Schäfer | Plastische Chirurgie/ genderteam, Universitair Medisch Centrum Groningen, Nederland
- Sarah M. Burke | Interdisciplinair Centrum voor Psychopathologie en Emotieregulatie, Universitair Centrum Psychiatrie, Universitair Medisch Centrum Groningen, Rijksuniversiteit Groningen, Nederland
Bij transgender personen is er sprake van een sterke en aanhoudende incongruentie tussen het ervaren geslacht en het geslacht dat bij geboorte werd toegekend (World Health Organization, 2019). Een deel van de transgender personen gaat niet alleen in sociale transitie, waarbij een weg wordt gezocht in bestaande en nieuwe relaties met de gewijzigde genderexpressie, maar heeft ook de wens om middels genderbevestigende hormoonbehandelingen en operaties het lichaam meer in overeenstemming te brengen met het geslacht waarmee zij zich identificeren (Collazo, Austin & Craig, 2013).
Genitaliën kunnen een bron van dysforie zijn, waardoor operaties van groot belang kunnen zijn. Veel transgender personen onthouden zich door deze dysforie van seksuele activiteit wanneer zij nog geen genderbevestigende chirurgie hebben ondergaan. Zo vonden Cerwenka et al. (2014) dat 75% van de trans vrouwen (individuen die bij geboorte in het mannelijk geslacht werden gezien, maar zich identificeren als vrouw (Gil-Llario et al., 2021)) die in een vaste relatie zitten seksuele activiteit waarin hun genitaliën werden betrokken vermeden. Holmberg, Arver en Dhejne (2019) schreven al dat seksuele activiteit in verband staat met iemands zelfbeeld, seksuele ontwikkeling, seksueel gedrag en ervaringen, en mentale gezondheid. Daarom kan seksuele activiteit transgender personen helpen de genderidentiteit te bevestigen. Dit kan een onderdeel zijn van de ervaren seksuele gezondheid. De WHO (2010) omschrijft seksuele gezondheid als een staat van fysiek, emotioneel, mentaal en sociaal welbevinden in relatie tot seksualiteit. Het gaat hierbij om een positieve en respectvolle benadering van seksualiteit en seksuele relaties, waarbij dwang, discriminatie en geweld geen rol spelen.
De term seksuele gezondheid wordt vaak gebruikt om verschillende ervaringen rondom seksualiteit te identificeren en is een relevant onderdeel van iemands psychologisch welbevinden (Mitchell et al, 2021). Het gaat bij seksuele gezondheid dus niet om één bepaalde staat van zijn die voor eenieder gelijk is, maar om een mate van het zich meer of minder gezond voelen in termen van seksualiteit. Seksuele gezondheid is dus geen einddoel of vaststaand begrip op zich. Het draait om het vermogen om zélf regie te voeren over je seksualiteit (Ministerie van Volksgezondheid, Welzijn en Sport, 2022).
Er is gebrek aan wetenschappelijke kennis over seksuele gezondheid van transgender personen. Wanneer er onderzoek wordt gedaan, wordt er vaak gefocust op de functionele uitkomsten in de context van medische transitie (Kennis, Kreukels & Dewitte, 2023). Als er breder wordt gekeken naar wetenschappelijk onderzoek over seksuele ervaringen bij transgender personen, blijkt dat veel onderzoeken gericht zijn op de negatieve ervaringen hieromtrent. Zo blijkt dat ongeveer een op de drie transgender personen seksueel geweld heeft meegemaakt, en dat dit vaker voorkomt bij trans vrouwen dan bij trans mannen (individuen die bij geboorte in het vrouwelijk geslacht werden gezien, maar zich identificeren als man (Gil-Llario et al., 2021)). Wetenschappelijk onderzoek naar specifiek trans vrouwen richt zich voornamelijk op chirurgische technieken en gevolgen van de vaginoplastiek (de genitale operatie waarbij een neovagina wordt gevormd (Garg et al., 2022)) of op kwaliteit van leven in het algemeen (Kloer er al., 2021). Kwantitatief onderzoek middels zelfrapportage naar onderwerpen rondom seksualiteit, zoals opwinding, seksuele activiteit en orgasme, is al eerder gedaan (De Cuypere et al., 2005). Uit dit onderzoek blijkt onder andere dat op emotioneel en sociaal gebied de verwachtingen van trans vrouwen na de geslachtsbevestigende operatie wel bevestigd werden, maar dit bleek niet het geval op fysiek en seksueel gebied. Echter, kwalitatief onderzoek, waarbij verdieping kan worden gezocht in de ervaren seksuele gezondheid in de pre- en postoperatieve fase, een breder begrip, ontbreekt vooralsnog.
Uit recent onderzoek van Schardein en Nicolavsky (2021) blijkt dat specifiek trans vrouwen moeite hebben met hun seksuele gezondheid door fysieke, psychologische en sociale problemen die niet altijd opgelost zijn na een vaginoplastiek.
Daarnaast is er weinig bekend over de inrichting van de zorg rondom de vaginoplastiek wanneer het gaat om seksuele gezondheid. Wel wordt in een artikel van Özer et al. (2022) het belang van het betrekken van een seksuoloog en bekkenbodemfysiotherapeut aangehaald. Echter, duidelijkheid over de manier waarop trans vrouwen zelf willen dat begeleiding rondom seksuele gezondheid een rol speelt is er niet. Verschillende studies (Holmberg et al., 2019; Kloer et al., 2021) benoemen in hun aanbevelingen het belang van het in kaart brengen van de thema’s die belangrijk zijn als het gaat om seksuele gezondheid alsook het belang van het begrijpen van de verandering die een vaginoplastiek kan geven in seksualiteit en het ervaren van het genitaal van pre- naar postoperatief. Het doel van deze studie is dan ook om meer inzicht te krijgen in welke aspecten van seksuele gezondheid voor trans vrouwen van belang zijn, zowel voor als na de vaginoplastiek. Daarnaast wordt de gewenste zorg rond de vaginoplastiek in kaart gebracht.
Methode
Design
Deze studie betreft een kwalitatief onderzoek, waarbij data is verzameld middels een focusgroep onder zorgverleners van het genderteam binnen het Universitair Medisch Centrum Groningen (UMCG) en zeven semi-gestructureerde diepte-interviews bij trans vrouwen die een vaginoplastiek hebben ondergaan. De verzamelde gegevens zijn vervolgens geanalyseerd met thematische analyse volgens de procedure van Verhoeven (2020)
Perspectieven
Er is onderzoek gedaan vanuit het perspectief van trans vrouwen en het perspectief van zorgverleners.
Perspectief trans vrouwen
Door het perspectief van de trans vrouwen aan te nemen, kon in kaart gebracht worden welke thema’s trans vrouwen binnen seksuele gezondheid van belang vonden, en hoe ze deze thema’s zagen in relatie tot de vaginoplastiek. Tevens kon in kaart worden gebracht welke begeleiding zij wensten. De trans vrouwen werden benaderd voor mogelijke deelname aan het onderzoek door hun hoofdbehandelaar van de gynaecologie, de afdeling binnen het genderteam UMCG die de hormoonbehandeling uitvoert. Op deze manier had de onderzoeker geen invloed op de werving en inclusie van patiënten als deelnemers aan dit onderzoek. De onderzoeker was ook lid van het genderteam; zij was behandelaar bij de plastische chirurgie.
Er werden trans vrouwen geïncludeerd die in zorg waren bij het genderteam van het UMCG en die langer dan een jaar geleden de vaginoplastiek binnen het UMCG hadden ondergaan. Een maximale variatie van participanten werd nagestreefd in de volgende criteria: woongebied, sociaaleconomische status, het wel of niet hebben van een vaste, romantische partner en verscheidenheid in tijdsduur na de operatie. Het uitvoeren van een vulvoplastiek in plaats van een vaginoplastiek, waarbij aan de buitenzijde een vulva wordt gemaakt, maar er geen neovagina wordt gecreëerd, werd gezien als exclusiecriterium, in verband met het andere resultaat dat er wordt bereikt bij deze operatie. Door deze groep te excluderen, werd getracht de vergelijkbaarheid tussen patiënten zo groot mogelijk te houden. Na akkoord van de betreffende patiënten werd door de onderzoeker contact met de patiënten opgenomen. Profielen van de trans vrouwen zijn te vinden in Tabel 1. Hierbij is de informatie over woongebied en sociaal economische status weggelaten, om de privacy van de patiënten zo goed mogelijk te kunnen waarborgen.
Perspectief zorgverlener
Alle zorgverleners van het genderteam werden gevraagd deel te nemen aan een focusgroep. Het doel was om de huidige zorg in kaart te brengen en er werd geïnventariseerd welke onderwerpen rondom seksuele gezondheid plaats hebben binnen gesprekken met trans vrouwen. Profielen van de zorgverleners zijn te vinden in Tabel 2.
Procedure en Methode
Bij het onderzoek naar de relevante aspecten van seksuele gezondheid bij trans vrouwen voor en na vaginoplastiek en de gewenste zorg rondom dit onderwerp, werden verschillende methoden van dataverzameling gebruikt.
Teneinde het onderwerp te kaderen en een basis te hebben voor eventuele thema’s aangaande onderwerpen die spelen bij trans vrouwen rondom seksuele gezondheid, werd literatuuronderzoek gedaan en werden er egodocumenten (documenten waarin persoonlijke verhalen staan van een bepaalde doelgroep, in dit onderzoek trans vrouwen) gezocht.
Egodocumenten die werden gebruikt, zijn door trans vrouwen geschreven artikelen en video blogs op het internet. Op die manier konden mogelijke thema’s die bij trans vrouwen spelen al deels worden geïdentificeerd.
De egodocumenten werden geanalyseerd door middel van een narratieve analyse. Door in de verhalen thema’s en verhaallijnen te identificeren, heeft de onderzoeker geprobeerd zich een beeld te vormen van de opvattingen of boodschappen binnen de gevonden documenten. De gevonden segmenten werden door de onderzoeker woordelijk getranscribeerd en samenvattend gecodeerd. Daarna volgde axiale codering. Hierdoor konden de thema’s worden gevormd die samen met de literatuur als basis dienden voor de focusgroep en interviews. Voorbeelden van thema’s die werden geïdentificeerd vanuit de egodocumenten waren genot in seksueel contact voor en na de vaginoplastiek en mentaal welzijn voor en na de vaginoplastiek.
Er werd een focusgroepbijeenkomst met de zorgverleners van het genderteam van het UMCG gehouden. Hierbij werden alle zorgverleners van het genderteam uitgenodigd mee te doen. Het voordeel van een focusgroep is dat deelnemers op elkaar kunnen reageren en uitspraken aangevuld en genuanceerd kunnen worden. De focusgroep werd opgenomen middels een voicerecorder en werd geleid door een moderator die onafhankelijk was van het onderzoek. De onderzoeker was als observator aanwezig en had geen aandeel in het gesprek. De hoofdvragen binnen de focusgroepbijeenkomst waren of de zorgverleners seksuele gezondheid als onderwerp behandelden in hun spreekkamer, en zo ja op welke manier zij de zorg rondom dit onderwerp hadden ingericht.
De reeds, middels literatuur en egodocumenten, opgestelde thema’s werden aangevuld met informatie uit de focusgroep, waardoor een basis voor de semi-gestructureerde interviews met trans vrouwen kon worden gevormd. De thema’s die als kadrering voor de interviews zijn gebruikt zijn te vinden in Addendum 1.
Tijdens de interviews werd getracht de gevonden thema’s te bespreken en een zo breed mogelijk beeld te ontwikkelen van de ervaringen wat betreft seksuele gezondheid. Binnen de interviews werd gestart met de definitie van seksuele gezondheid volgens de WHO (2010). Vervolgens werd de vraag gesteld wat de deelnemer, op basis van die definitie, vond bijdragen aan haar gevoel van seksuele gezondheid. Hierna kon dieper worden ingegaan op de antwoorden die deelnemers gaven en werden de gevonden thema’s besproken. De thema’s werden telkens afgezet tegen het begrip seksuele gezondheid, om zo te toetsen in hoeverre het thema van belang was voor de trans vrouwen in hun ervaren seksuele gezondheid. De interviews werden opgenomen met behulp van een voicerecorder. Na elk interview werd tijd genomen om de thema’s aan te vullen met informatie uit het interview.
De participanten mochten hun voorkeur aangeven voor het fysiek of online afnemen van de interviews, zodat ze zich op hun gemak zouden voelen om openheid te geven binnen dit onderwerp.
Data-analyse
De focusgroep met de zorgverleners werd woordelijk getranscribeerd. Vervolgens werd er door de onderzoeker axiaal gecodeerd, waarbij terugkerende codes werden gemarkeerd en samengevoegd in thema’s.
Na analyse van elk interview vond peer debriefing plaats over de axiale codering en clustering van relevante thema’s. Hierbij lazen een tweede en derde persoon, beiden niet verder betrokken bij dit onderzoek, onafhankelijk van elkaar de transcripties, codering en de geclusterde thema’s. Hierna werd feedback gegeven en konden de thema’s waar nodig worden aangepast.
Dit proces herhaalde zich totdat zes interviews waren geanalyseerd en overkoepelende thema’s konden worden geïdentificeerd. Door het uitvoeren van een zevende interview konden de thema’s nog eenmaal worden doorlopen. Tijdens analyse van het zevende interview werd er geen nieuwe informatie binnen de gevonden thema’s gevonden. In Figuur 1 is een schema te vinden waarin de data-analyse is uitgewerkt.
Ethische verantwoording
Het onderzoekviel niet onder de Wet medisch-wetenschappelijk onderzoek met mensen. Het onderzoeksvoorstel is voorgelegd ter inhoudelijke en methodologische toetsing aan de Medisch Ethische Toetsingscommissie (METc) van het UMCG en werd positief beoordeeld. Deze commissie gaf tevens de niet-WMO verklaring af (Ref. M21.285483; 27-10-2021; persoonlijke communicatie).
Conform de Nederlandse gedragscode voor wetenschappelijke integriteit werden de vijf principes van integer onderzoek gerespecteerd (KNAW, 2018).
Participanten werden conform de Wet geneeskundige behandelingsovereenkomst (WGBO) geïnformeerd en tekenden een informed consent formulier. Tevens konden zij te allen tijde besluiten om de deelname te beëindigen. Om de privacy te waarborgen werden onderzoeksgegevens geanonimiseerd conform de Algemene Verordening Gegevensbescherming (AVG), werd het eerste contact met deelnemers gelegd door de hoofdbehandelaar en werden alle gegevens opgeslagen binnen de beveiligde werkomgeving.
Resultaten
Tien zorgverleners uit het genderteam namen deel aan de focusgroep. Er konden zeven door de hoofdbehandelaar benaderde trans vrouwen worden geïncludeerd in het onderzoek. Een achtste, door de hoofdbehandelaar benaderde trans vrouw zag voor de start van de interviews alsnog af van deelname. Profielen van de deelnemers zijn te vinden in Tabel 1 en Tabel 2.
In Tabel 3 is door middel van een aantal voorbeelden te zien op welke manier er van quote naar kernthema is gekomen.
De resultaten van zowel de diepte- interviews met de patiënten als de focusgroep zijn beschrijvend weergegeven per kernthema, met daarbij ondersteunende citaten. Per citaat is aangegeven of deze afkomstig is van een zorgverlener (“Z”) of een van de trans vrouwen (“P”).
Per thema werd onderscheid gemaakt tussen pre- en postoperatief en werden subthema’s beschreven. Tabel 4 toont een overzicht van alle gevonden thema’s met bijbehorende subthema’s.
Tabel 1. Profielen trans vrouwen
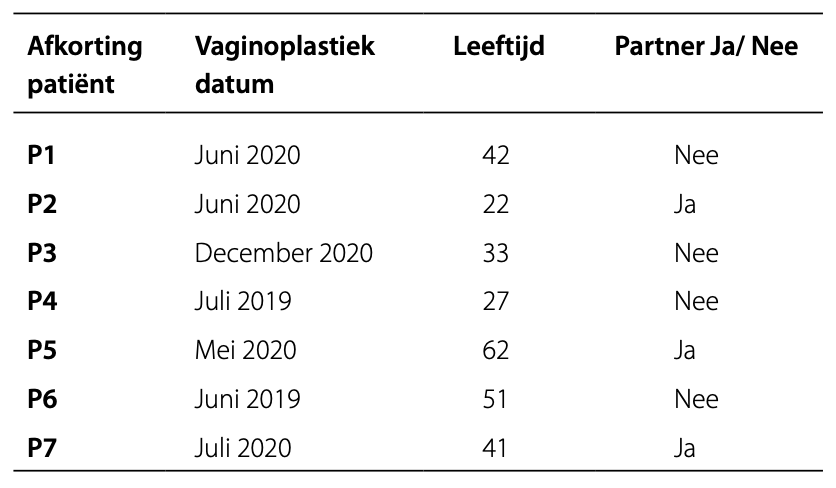
Tabel 2. Profielen zorgverleners
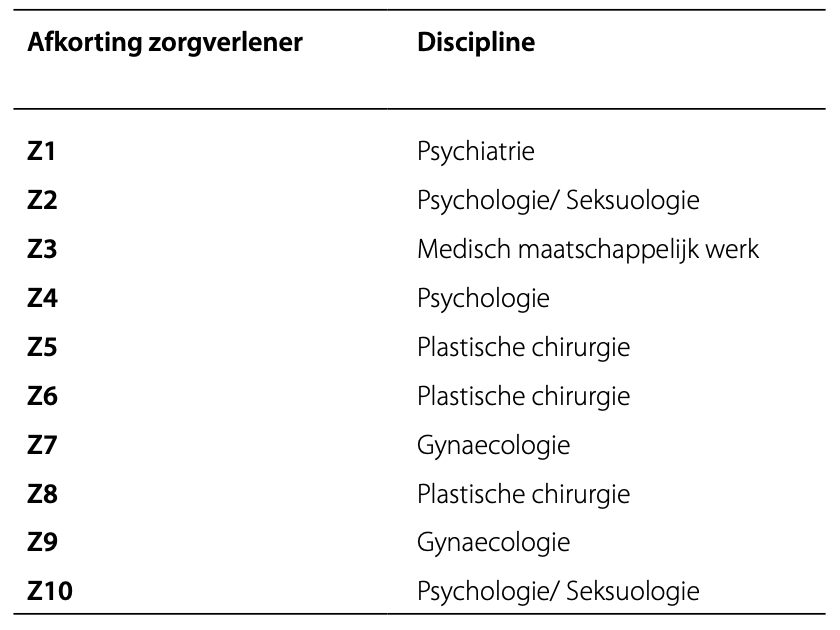
Figuur 1. Data-analyse
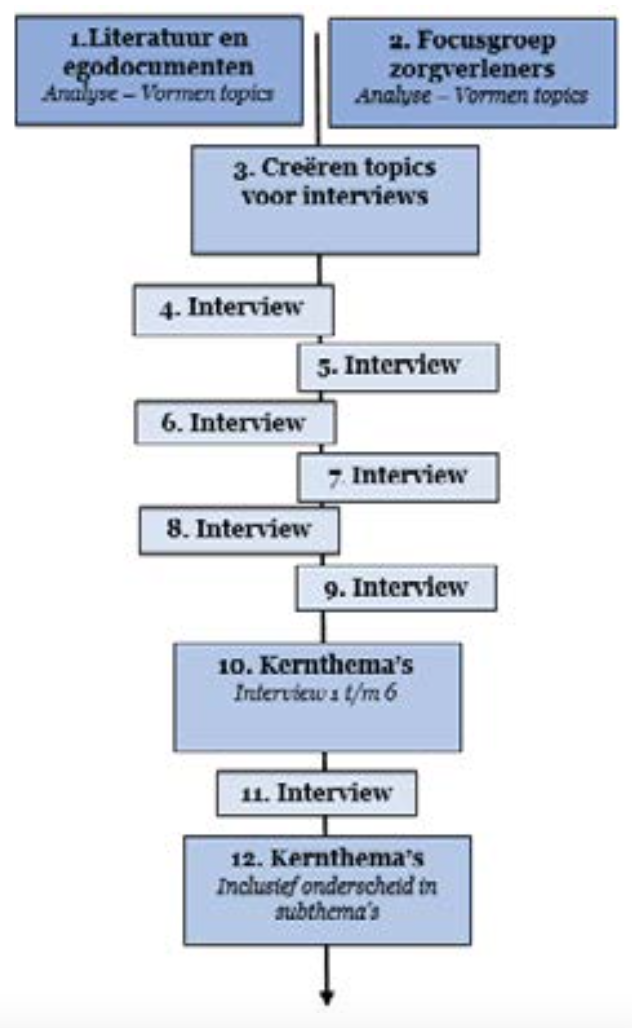
Tabel 3. Voorbeelden quote > Codering > Subthema > Kernthema
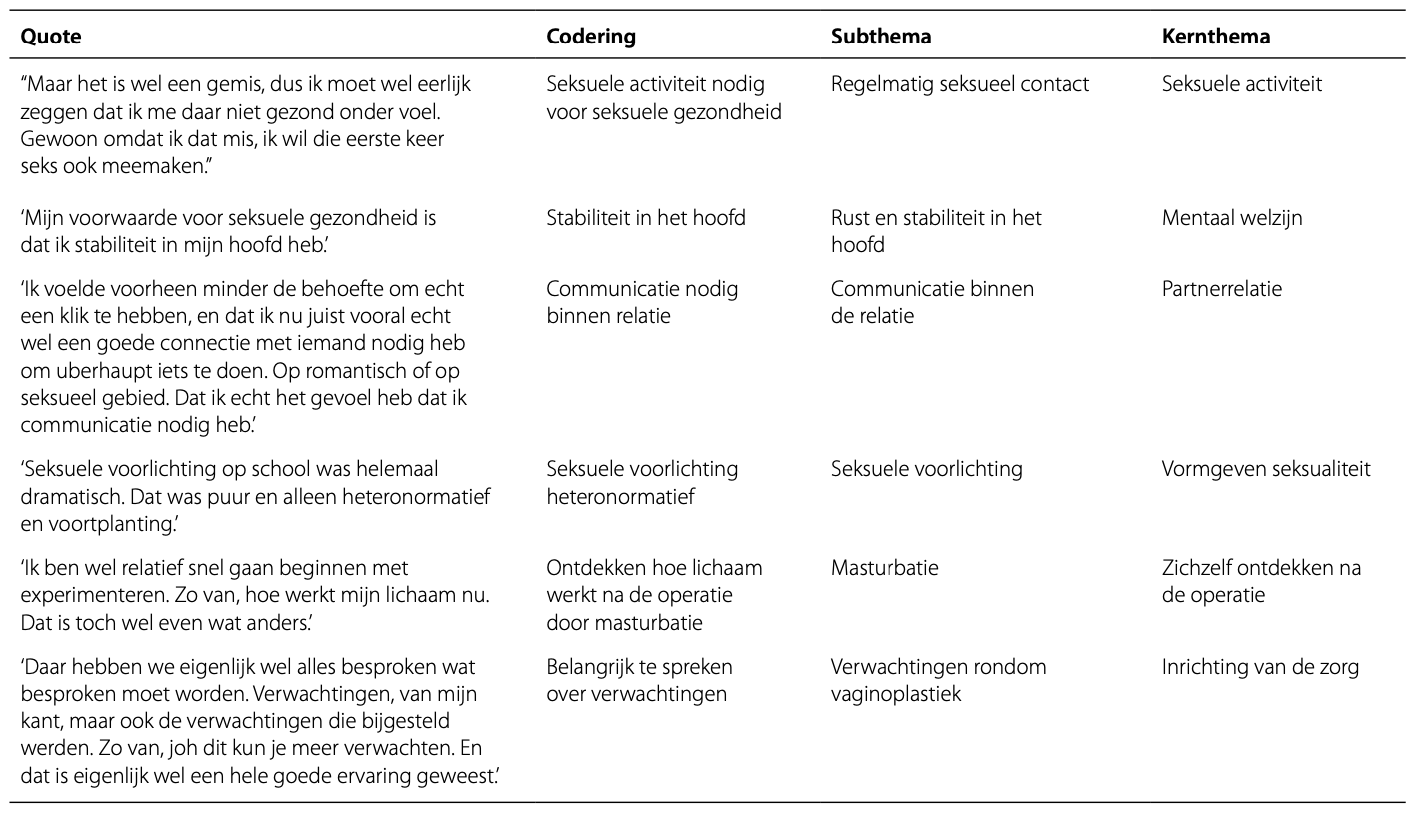
Tabel 4. Onderverdeling hoofd- en deelthema's
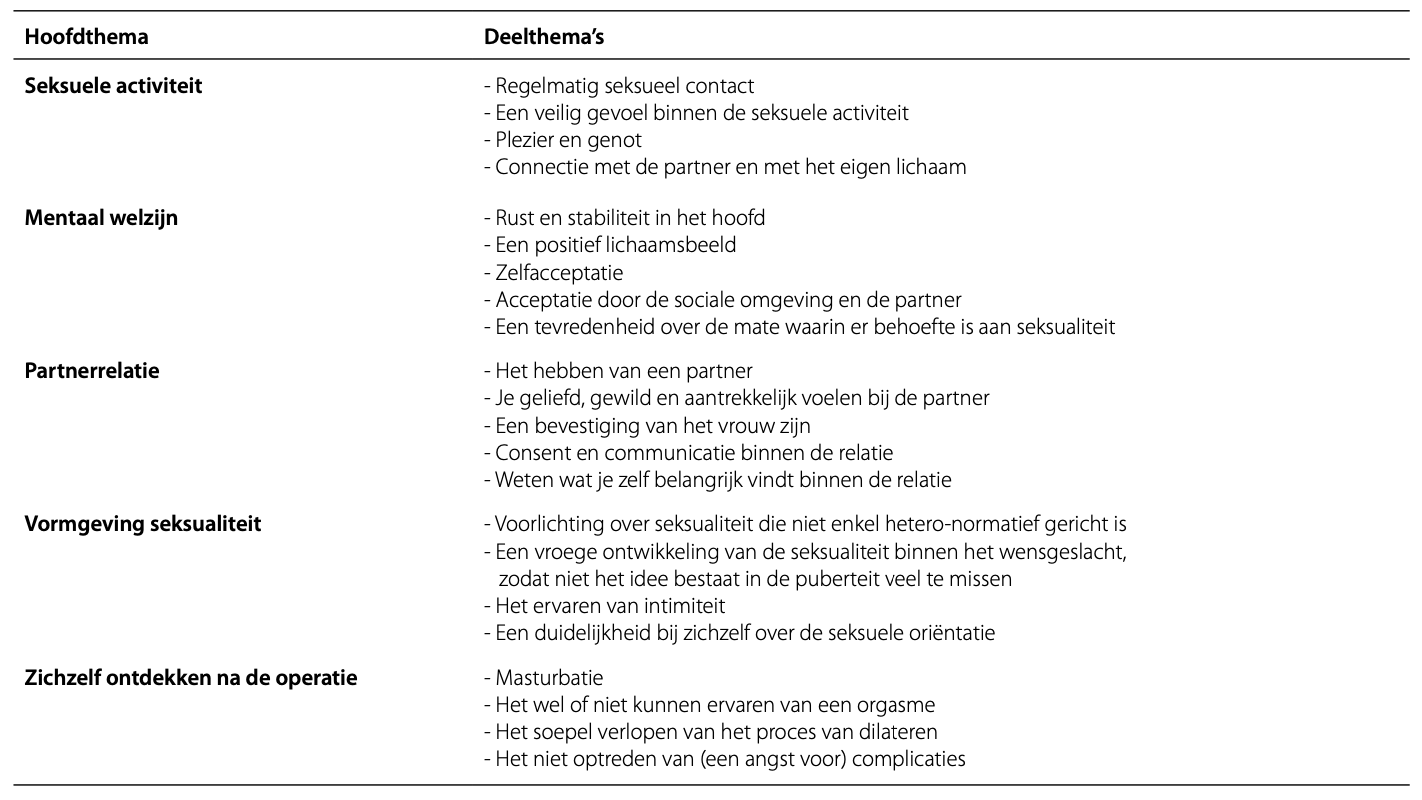
Seksuele activiteit
Seksuele activiteit werd in dit geval beschouwd als seksueel contact met een partner. Een groot deel van de trans vrouwen gaf aan dat seksuele activiteit op regelmatige basis in een voor hun veilige omgeving van belang is voor hun seksuele gezondheid. Binnen seksuele activiteit werden plezier en genot als twee belangrijke peilers voor seksuele gezondheid benoemd.
“Ik was uiteindelijk minder seksueel gezond, omdat ik daar aanzienlijk minder plezier uithaalde.” (P4)
Er was daarbij een groot verschil tussen de pre- en postoperatieve fase. In de pre- operatieve fase was bij een aantal deelnemers helemaal geen sprake meer van seksuele activiteit. Bij anderen nog wel, maar veel minder dan in de periode voor de transitie en met een ander gevoel daarbij. Seksuele activiteit was bij die deelnemers meer voor het resultaat, een orgasme, of voor het plezieren van de partner. Dat laatste kon daarbij ook dwangmatige vormen aannemen, waarbij de trans vrouw enkel nog bezig was met het plezieren van de partner, maar plezier voor zichzelf niet meer aan de orde was. Dit werd ook ondersteund vanuit het beeld dat de zorgverleners schetsten.
“Wat ik probeer uit te zoeken is in hoeverre het seksuele gedrag toch gevormd is door de genderdysforie. Soms geven mensen aan vooral gevend te zijn en meer seksueel passief. In de zin van vooral bezig te zijn om een ander te plezieren, of dat de seksuele activiteit ook een soort rol heeft in het meer gezien worden als vrouw of juist als man. Dat kan soms ook wel wat grensoverschrijdend worden.” (Z1)
Tevens werd door een aantal trans vrouwen benoemd dat een langdurige partnerrelatie en emotionele connectie met de partner en met het eigen lichaam preoperatief minder belangrijk was dan postoperatief. In de postoperatieve fase werd communicatie met de partner en een connectie met de partner en met zichzelf een belangrijk onderdeel van seksuele activiteit, waardoor het plezier werd vergroot.
“Ik vind het nu belangrijk dat de gevoelens er ook zijn en dat ik mezelf er ook echt in kan onderdompelen, in plaats van dat ik mijn lichaam het werk laat doen en er zelf meer buiten sta te kijken. “(P4)
Wat als belangrijk werd beschouwd was om seksuele activiteit uit te stellen tot men daar zowel fysiek als mentaal ook daadwerkelijk aan toe was. Bij een aantal deelnemers was het gevoel van opwinding postoperatief minder aanwezig dan preoperatief, wat niet per se betekende dat seksuele activiteit in zijn geheel uitbleef, mede door een grote nieuwsgierigheid naar seksuele activiteit met het neogenitaal. Voor sommigen was het uitblijven van seksuele activiteit een reden om zichzelf minder seksueel gezond te noemen. Hierbij werd door meerdere deelnemers vermeld dat er een grote twijfel bestond om het transitieverleden wel of niet ter sprake te brengen, uit angst voor de reactie van de partner. Deze angst werd beschreven als een peiler voor de mate van seksuele gezondheid. De verwachting dat de vaginoplastiek bij zou dragen aan de frequentie van seksuele activiteit moest door sommige deelnemers worden bijgesteld.
“Maar als ze erachter komen dat je ooit man was.. ben je dan in hun hoofd nog steeds vrouw? Of worden ze dan boos? Daar ben ik echt bang voor, dat is echt een angst.” (P1)
Mentaal welzijn
Binnen dit onderzoek werd mentaal welzijn gezien als een uitkomstmaat van positieve geestelijke gezondheid, waarbij er een positieve wisselwerking is tussen lichaam en geest. Preoperatief kon de wisselwerking tussen de geest en het lichaam voor een grote spanning zorgen, postoperatief verdween deze spanning in veel gevallen. Wat hierin hielp is het niet meer moeten wegstoppen van het oude genitaal.
“Ik denk dat ik me toch meer normaal voel na de vaginoplastiek. Ik ben er minder mee bezig hoe het daar beneden zit. Want eerder moest ik bijvoorbeeld altijd verstoppen, moest ik tucken. En dat zat ook nooit fijn, het doet pijn.” (P2)
Rust en stabiliteit in het hoofd werden benoemd als belangrijke onderdelen van mentaal welzijn. Bij een aantal deelnemers was er preoperatief geen gevoel van connectie met het lichaam, wat zorgde voor gevoelens van schaamte en het distantiëren van het eigen lichaam.
“Ik was voor de operatie minder seksueel gezond, omdat ik me minder bij mijn lichaam thuis voelde. Ik distantieerde me van mijn lichaam.” (P3)
Het oude genitaal kon bron van onrust zijn, al hadden veel deelnemers geen hekel aan het oude genitaal. Echter, het gevoel van incongruentie zorgde voor een disbalans in het mentale beeld. Dit gevoel van onrust bestond tegenover zichzelf, maar ook tegenover een eventuele partner.
“Ja, want ik had een schaamte. Mijn vriend was vaak bij mij, en dan gingen we douchen en dan had ik gewoon mijn benen zo dat alles weg was. Ik vond het niet fijn dat hij dat zag.” (P5)
Veelal werd omschreven dat de gewenning aan het nieuwe genitaal nog een apart proces is. Vooral wanneer het beeld van de neovagina anders was dan het beeld dan de trans vrouw preoperatief had, ontstond niet direct na de operatie de ontspanning die wel gewenst was.
“Ik moest wel even wennen aan de esthetiek. De meeste vulva’s die ik in mijn leven heb gezien waren toch uit de porno. Dat is natuurlijk niet de realiteit. Daar moest ik even aan wennen, en mijn gedachten moesten dit even omzetten. Waarom denk ik nou aan zo’n plaatje ervan, terwijl ik mijn eigen misschien nog niet helemaal herken of iets dergelijks?” (P4)
Voor het volledig eigen maken van het neogenitaal was gewenning nodig, waarbij tijd een belangrijke rol speelde. Soms was hiervoor ook extra begeleiding nodig door bijvoorbeeld de seksuoloog of zorgverleners van de plastische chirurgie.
“Misschien had ik het ook nog niet helemaal geaccepteerd, van: dat hoort bij mij, zij hoort bij mij. Ik denk dat het misschien ook een beetje was dat ik er eerst echt aan moest wennen.” (P2)
Wat betreft mentale gezondheid gaf men vaak het belang aan van acceptatie door de sociale omgeving, de partner en door zichzelf. Het gevoel voor minder spanning te zorgen bij anderen, kon leiden tot een meer comfortabel gevoel.
“Ik denk dat ik me meer zelfverzekerd voel en me minder zorgen hoef te maken dat anderen mij nu meer accepteren. Ik wil eigenlijk zelf lekker in mijn vel zitten, maar ik wil ook van de ander weten; je mag er zijn, je bent geliefd.” (P1)
Partnerrelatie
Een derde thema dat binnen het onderwerp seksuele gezondheid speelde was het hebben van een partnerrelatie. Het ging daarbij voornamelijk om een vaste en veilige relatie waarin de vrouw zichzelf kon zijn.
Een aantal keer werd benoemd dat het als trans vrouw niet altijd even makkelijk was een veilige relatie te vinden. Voorbeelden van een onveilige relatie waren een relatie waarin vreemdgaan een rol speelde of een relatie waarbij de trans vrouw zich binnen de relatie gebruikt voelde.
“En ik had het gevoel dat ze zoiets had van: seks met een vrouw en daar zwanger van worden, dat kan wel. Nou, dat kun je tijdens de transitie met hormonen wel vergeten. Maar zij werkte daar wel naartoe en was daar erg mee bezig. Ik heb daar achteraf wel een hele rotsmaak van.” (P1)
Meerdere malen werd genoemd dat bevestiging vanuit een potentiële partner nodig was om zich vrouw te voelen. Deze bevestiging kon bijdragen aan het gevoel van seksuele gezondheid. Ook het zich geliefd en aantrekkelijk voelen werd benoemd als noodzakelijk voor een gevoel van seksuele gezondheid. Postoperatief werd een duidelijke verandering merkbaar binnen de partnerrelatie en ging het meer om liefde en een diepere connectie en minder om de bevestiging van het als vrouw gezien worden.
“Maar ik moet eerlijk zeggen dat ik in het begin wel voldoening haalde uit het contact met mannen. Als ze bijvoorbeeld iets met me wilden doen ofzo. Voor mij was dat een soort van: ze vinden me aantrekkelijk en vrouwelijk enzo.” (P2)
“Ik ben nu echt met liefde bezig, terwijl ik eerder meer op zoek was naar bevestiging en dat was het dan. Dus nu wel echt gewoon meer uit de liefde.” (P4)
Een belangrijke factor binnen een gezonde seksuele relatie was voornamelijk consent en communicatie met de partner, en een duidelijkheid in eigen wensen omtrent de partnerrelatie.
“Als ik het heb over seksuele gezondheid dan denk ik sowieso aan consent. Dat is nummer één. Het moet gewoon overduidelijk zijn dat de partij waarmee je wat dan ook wilt gaan doen ook enthousiast aan het meedoen is. En communicatie is belangrijk. Het elkaar vertellen wat je nou precies leuk vindt en wat voor jou werkt.” (P4)
Vormgeven seksualiteit
Bij het vormgeven van de seksualiteit ging het voornamelijk om de manier waarop trans vrouwen hun ontwikkeling binnen de seksualiteit hebben beleefd en welke voorlichting zij hebben gehad als het ging om seksualiteit en seksueel gedrag. Een gedegen, niet alleen hetero-normatief gerichte, voorlichting werd in de puberteit al gemist en veel van het beeld dat vrouwen over seksualiteit omschreven kwam vanuit de pornografie.
Door de zorgverleners werd hierover gezegd dat er vanuit de seksuele boodschappen die de vrouwen van huis uit hebben meegekregen een zekere rolverdeling tussen man en vrouw werd geschetst, waardoor de seksuele opvattingen soms erg rolgebonden waren. Dit kon een grote druk leggen op seksueel contact.
“Want wat ik wel vaak hoor van de jonge dames is dat diepte [van de neovagina] heel belangrijk is, omdat ze echt die penetrerende seks willen toelaten. Omdat ze dan echt vrouw zijn, zo voelt dat dan voor hun. Dus dat dit pas echt de seksuele daad is en het daaraan wordt afgemeten. Dus ook echt wel de opvattingen die ze zelf hebben, en de seksuele opvattingen die soms rolgebonden zijn. Wat moet een vrouw en wat moet een man nou voor hun idee, dat legt in bed aardig druk op.” (Z2)
Er bestond bij sommige trans vrouwen het idee dat zij voor de vaginoplastiek vooral hun partner moesten pleasen, als een soort overcompensatie naar de mannelijke rol die hen bij geboorte werd toebedeeld. Seksueel contact in die mannelijke rol kon daarbij als doel hebben te vergeten dat zij zich als vrouw identificeerden.
“De rol van man, dat was voor mij meer een soort afleiding. Dat je toch denkt dat het klopt zoals je bent geboren, en dat seks dus zo hoort te zijn.” (P3)
In de puberteit miste men het kunnen ontdekken van seksualiteit. Dit kwam door een gevoel van anders zijn, waardoor bijvoorbeeld contact leggen met een mogelijke partner en het ontdekken van de seksuele oriëntatie werd vermeden.
“Ik heb wel altijd een beetje het gevoel gehad dat ik dat miste. Ik was zo anders dan de rest. Dus op de middelbare school heb ik dat soort dingen niet meegemaakt, zoals de algemene meid eigenlijk. Dus ik heb wel een beetje het gevoel gehad dat ik misschien daarin veel heb gemist.” (P2)
Er werd meerdere malen gesproken over onduidelijkheid in de seksuele oriëntatie tussen de pre- en postoperatieve fase. Dit bleek voor sommige trans vrouwen rond de vaginoplastiek een zoektocht. Duidelijkheid hierin werd door een aantal omschreven als een noodzaak voor het ervaren van seksuele gezondheid.
“Voor de operatie had ik altijd het idee dat ik alleen maar op vrouwen zou vallen. En daar ben ik inmiddels wel op teruggekomen.” (P4)
Het zichzelf ontdekken
Na de vaginoplastiek begon het traject van het zichzelf opnieuw leren kennen. Bij een aantal deelnemers was het van belang dat het nieuwe genitaal eigen voelde voor er kon worden gestart met eventuele seksuele contacten. Bij een aantal deelnemers voelde het neogenitaal direct na de operatie al eigen, terwijl dit voor anderen langere tijd duurde.
“Het is nog niet 100% eigen. Ja het is wel eigen, maar om er ook seks mee te hebben, daar ben ik nog niet klaar voor.” (P5)
Masturbatie bleek postoperatief soms een andere bezigheid dan preoperatief. Preoperatief deed een aantal trans vrouwen aan masturbatie, waarbij het soms ook ging om masturbatie voor alleen de bezigheid of het orgasme. Door sommige deelnemers werd benoemd dat er niet meer aan masturbatie werd gedaan in de jaren voor de vaginoplastiek, omdat er geen opwinding meer werd ervaren of omdat de erectie een dusdanig gevoel van dysforie opriep dat er geen behoefte meer aan was.
“Het duurt even en het werd niet leuk. Maar het kan wel. Het is niet het juiste gereedschap, maar het functioneert.” (P1)
Door een aantal trans vrouwen die preoperatief nog aan masturbatie deden, werd benoemd dat de frequentie in de postoperatieve fase lager was geworden. Ze moesten meer in de stemming zijn en er moest een staat van ontspanning bestaan alvorens zij aan masturbatie konden doen.
“Ik merk echt dat ik in de mood moet zijn om echt goede resultaten te hebben om het zo maar te zeggen. Ik moet de tijd nemen en het mezelf comfortabel maken.” (P1)
Zowel masturbatie als het hebben van een orgasme voelde postoperatief vaak intenser dan preoperatief. Het was plezieriger en zorgde voor meer genot dan met het oude genitaal. Dit kon deels voortkomen uit de dysforie die een erectie met zich mee kon brengen, maar ook uit het veranderd lichamelijke gevoel. Bij een aantal deelnemers bleek dat er ook na het eerste jaar postoperatief nog geen orgasme kon worden bereikt. Soms werd dit als iets lastigs of negatiefs ervaren.
“Ik weet nog niet of ik klaar kan komen, dat is wel iets. Ik heb een keer het gevoel gehad dat ik er dichtbij zat. En dan lukte het niet. Ja dan ben ik gewoon zo lang bezig, dat ik de volgende dag zelfs spierpijn heb.” (P3)
Postoperatief is dilatatie van de neovagina nodig om de holte die is gecreëerd open te houden. Dit werd spannend gevonden, maar was vaak ook een positieve ervaring. Voor een enkele trans vrouw werd het juist als negatief ervaren. Dit had echter voor haar geen invloed op haar ervaren seksuele gezondheid. Pijn of gebrek aan ontspanning werden wel benoemd als belangrijke pijlers die een gevoel van seksuele gezondheid konden verminderen. Dit gold ook voor de angst voor complicaties en het optreden van vaginisme, een probleem waarbij de ontspanning van de spieren rond de neovagina niet voldoende is om te dilateren.
“Door vaginisme werd dilateren voor mij ook echt heel moeilijk, en daardoor was seks eigenlijk ook niet meer mogelijk.” (P4)
In veel gevallen werd al snel na de operatie gekeken naar de werking van het neogenitaal. Dit gaf in veel gevallen een positief en intiem gevoel, al werd het ook wel als heftig ervaren dat er na de operatie nog een groot wondgebied bestond. Er echt aan wennen en het eigen maken duurde dan ook vaak meerdere weken of maanden.
“Het was echt een oorlogsgebied, zo leek het. Het was echt alle kleuren en veel bloed. Dus ik dacht ook; ik wil dit echt nog niet aanraken hoor. En dat idee heb ik best wel lang gehad, van: dit wil ik niet aanraken want het ziet er niet echt approachable uit zeg maar. Ik denk dat ik dat pas 3 of 4 maanden na de operatie deed.” (P2)
De zorgverleners voegden toe dat regelmatig verwachtingen na de operatie moesten worden bijgesteld omdat het neogenitaal er anders uitzag dan verwacht. Ook kon het gevoel een orgasme te moeten kunnen bereiken voor onrust zorgen. Er werd dan vaak geadviseerd dit vooruit te schuiven en het neogenitaal eerst te leren kennen.
“Ze hebben vaak van tevoren wel een soort beeldvorming of idee gehad en dan is het er en dan is het soms toch anders dan verwacht. Dan moeten ze het eerst opnieuw koesteren en leren kennen. En dat grote mensenwerk van er al mee moeten klaarkomen, ik adviseer vaak dat nog even te laten.” (Z2)
Inrichting van de zorg
In dit onderzoek werd ook besproken wat precies nodig werd geacht op vlak van zorg in de pre- en postoperatieve fase. De trans vrouwen benoemden de voorlichting over de operatie en eerlijkheid over verwachtingen, mogelijke complicaties en herstel als belangrijk onderdeel van de zorg rondom de vaginoplastiek. Er bleek tevens behoefte aan een informatiefolder, met alles wat kon worden verwacht na de operatie. Enkel mondelinge informatie werd hierbij niet als voldoende beschouwd, omdat er zoveel gebeurde in de periode rondom de operatie.
Een postoperatief consult bij de seksuoloog bij problemen werd door de trans vrouwen vaak als positief ervaren. Wel werd benoemd dat een consult seksuologie niet standaard bij de nazorg hoeft te worden aangeboden. Dit verschilde van het beeld dat de zorgverleners hadden: zij zagen een consult seksuologie wel het als standaard onderdeel van de zorg. Wanneer het onderwerp seksuele gezondheid tijdens de controles bij de plastische chirurgie werd besproken en hier voldoende tijd voor bestond, werd dit door de trans vrouwen als voldoende ervaren.
Behoefte aan een standaard postoperatief consult bij de bekkenbodemfysiotherapeut, ter ondersteuning bij het dilateren en ontspanning van de bekkenbodemspieren, was er bij de trans vrouwen wel.
Ook was er zowel bij de zorgverleners als bij de trans vrouwen de behoefte aan een extra telefonisch consult na de operatie, omdat er bij de operatie veel op patiënten af kwam. Zo kon de drempel om vragen te stellen worden verkleind.
Discussie
In het antwoord op de vraag wat trans vrouwen die een vaginoplastiek hebben ondergaan van belang vinden binnen het onderwerp seksuele gezondheid, kunnen vijf verschillende thema’s met bijbehorende deelthema’s worden geïdentificeerd, te weten: seksuele activiteit, mentaal welzijn, partnerrelaties, vormgeving van seksualiteit en zichzelf postoperatief ontdekken. Wat betreft de inrichting van de zorg rondom seksuele gezondheid voor trans vrouwen voor en na de vaginoplastiek blijkt het vooral belangrijk op een eerlijke manier in gesprek te gaan met de trans vrouwen en tijd te nemen om dit onderwerp te bespreken tijdens de postoperatieve controles. Met dit onderzoek is een vervolg gegeven aan de aanbeveling die Holmberg et al. (2019) en Kloer et al. (2021) deden binnen hun onderzoek, namelijk dat transgender personen gevraagd zouden moeten worden welke onderwerpen belangrijk zijn wanneer het gaat om seksuele gezondheid.
De bewering van Holmberg et al. (2019) dat trans vrouwen preoperatief vooral aandacht besteedden aan het plezier van de partner werd met dit onderzoek ondersteund. Wanneer er postoperatief minder seksuele opwinding werd ervaren, was er toch voldoende nieuwsgierigheid om aan seksuele activiteit te doen, wat niet in de lijn der verwachting lag. Holmberg et al. (2019) beschreven namelijk dat veel trans vrouwen niet seksueel actief zijn, juist door gebrek aan opwinding. In dit onderzoek leek de mate van opwinding van beperkte invloed te zijn op seksuele activiteit.
Wat betreft het thema mentaal welzijn spelen verwachtingen van de trans vrouw omtrent het esthetisch resultaat van de vaginoplastiek een rol. Wanneer de verwachtingen niet meteen voldoen, lijkt de invloed op het mentale welzijn direct postoperatief nog beperkt. Hieruit blijkt ook het belang van het preoperatief bespreken van de verwachtingen omtrent de vaginoplastiek. Anders dan de conclusie die Schardein en Nicolavsky (2021) aan hun onderzoek gaven, namelijk dat het vergroten van seksuele gezondheid voor trans vrouwen lastig kan zijn door onder andere sociale issues die niet zijn opgelost na de vaginoplastiek, lijkt er in dit onderzoek postoperatief wel een verbetering binnen het sociale domein.
Als het gaat om partnerrelaties heeft de vaginoplastiek niet direct invloed op het hebben van een relatie op zich, maar wel op de reden van het hebben van de relatie. In meerdere gevallen ging het preoperatief voornamelijk om een relatie ter bevestiging van het vrouw zijn, waar het postoperatief meer ging om liefde en een diepere connectie.
Opvallend binnen het thema vormgeving van seksualiteit was dat er werd benoemd dat seksuele voorlichting kon bijdragen aan het ontwikkelen van seksuele gezondheid. Dit wordt ondersteund door de literatuur, waarbij Holmberg et al. (2019) benoemen dat een enkel hetero-normatieve seksuele voorlichting bij tieners het gevoel van genderdysforie en angst kan doen toenemen. Daarnaast werd benoemd dat er een verschuiving in de seksuele oriëntatie heeft plaatsgevonden tussen de pre- en postoperatieve fase. Dit wordt ondersteund door een artikel van Lawrence (2005), waarbij onduidelijk blijft hoe deze verschuiving in oriëntatie te verklaren is.
Wat betreft het thema zichzelf ontdekken bleken het wel of niet kunnen bereiken van een orgasme en het wel of niet optreden van complicaties onderwerpen die gelinkt kunnen worden aan het begrip seksuele gezondheid. Er bleek een groot verschil in intensiteit van het orgasme tussen pre- en postoperatief, waarin het orgasme postoperatief als multidimensionaal en fijner werd omschreven. Dit wordt ondersteund door het artikel van Kloer et al. (2021).
Een verschil in opvatting over de inrichting van zorg tussen de zorgverleners en de trans vrouwen die de vaginoplastiek hebben ondergaan is dat bij de zorgverleners het idee bestond om een seksuologisch consult standaard aan te bieden in de postoperatieve fase. Echter, volgens trans vrouwen die een vaginoplastiek hebben ondergaan is het uitgebreider bespreken bij de plastische chirurgie voldoende, waarbij laagdrempelig kan worden doorverwezen naar de seksuoloog. Hieraan kan vanuit de literatuur worden toegevoegd dat het van belang is dat de zorgverlener zelf het onderwerp actief aandraagt, omdat er bij patiënten vaak schaamte speelt om het onderwerp te benoemen (Lung et al., 2021). In een artikel van Özer et al. (2022) werd benoemd dat de seksuoloog en bekkenbodemfysiotherapeut zouden moeten worden betrokken in de counseling in de pre- en postoperatieve fase. Echter, uit dit onderzoek blijkt dat de behoefte van trans vrouwen die een vaginoplastiek hebben ondergaan voornamelijk ligt bij counseling door de bekkenbodemfysiotherapeut.
Geldigheid en betrouwbaarheid
Er moeten een aantal kanttekeningen geplaatst worden bij de resultaten binnen dit onderzoek. Het onderzoek is uitgevoerd door één onderzoeker die zelf werkzaam is binnen het genderteam. De onderzoeker vertrekt vanuit eigen perspectief en zal dus niet volkomen objectief zijn. Onderzoeksbias is dus een bedreiging voor de betrouwbaarheid van het onderzoek (Boeije, 2014). Dit is zoveel mogelijk ondervangen door toepassing van frequente peer debriefing en bracketing (Baarda et al., 2018). De invloed van de onderzoeker op inclusie van patiënten werd geminimaliseerd door de hormoonbehandelaar te vragen de patiënten te benaderen. Tijdens de focusgroep was de onderzoeker niet de gespreksleider, waardoor zij de focusgroep niet een bepaalde richting in kon sturen en er sprake was van een open gesprek. De geloofwaardigheid werd vergroot doordat er meerdere databronnen en perspectieven zijn gebruikt gedurende het onderzoek en er tijdens de interviews samenvattingen werden gegeven door de onderzoeker om na te gaan of de informatie juist was begrepen.
Conclusie en aanbevelingen
Het doel van dit onderzoek was om te begrijpen welke thema’s er bij trans vrouwen precies een rol spelen als het gaat om seksuele gezondheid rondom de vaginoplastiek en welke zorg er nodig is rond dit onderwerp in de pre- en postoperatieve fase. Ondanks de beperkingen binnen dit onderzoek konden er duidelijke hoofdthema’s en deelthema’s worden gevonden die een belangrijke rol innemen in de seksuele gezondheid van trans vrouwen. Deze hoofdthema’s zijn: seksuele activiteit, mentaal welzijn, partnerrelaties, vormgeving van seksualiteit en het zichzelf ontdekken na de operatie.
Daarnaast heeft het onderzoek laten zien dat het de wens van trans vrouwen die de vaginoplastiek hebben ondergaan is om het onderwerp seksuele gezondheid uitgebreider aan bod te laten komen tijdens de postoperatieve controles, waarbij ook een doorverwijzing naar de seksuoloog mogelijk is. Het is gewenst om soortgelijk onderzoek uit te voeren naar de seksuele gezondheid van andere patiëntgroepen binnen de transgenderzorg.
Dankwoord
Dit onderzoek werd uitgevoerd in het kader van de Master Advanced Nursing Practice aan de Hanzehogeschool te Groningen. Een woord van dank aan A. Pranger die vanuit zijn functie als docentbegeleider zijn waardevolle input heeft geleverd aan dit onderzoek en aan I. Holt-Kedde voor hulp bij het opzetten van het onderzoeksplan. Tevens dank aan T.M.T. Tempelman en A.G. Schuringa voor hun advies en input tijdens deze masterthesis en aan de zorgverleners van het genderteam die deel hebben genomen aan de focusgroep. Een speciaal woord van dank aan de deelnemers van de interviews die hun persoonlijke verhalen hebben gedeeld.
Addendum 1
Thema’s binnen literatuur, egodocumenten en focusgroep
Deze thema’s, gevonden na analyse van literatuur, egodocumenten en focusgroep, werden gebruikt ter kadrering van het onderwerp seksuele gezondheid bij het afnemen van de interviews. Dat wil niet zeggen dat de thema’s ook tijdens alle interviews werden onderkent als belangrijk thema binnen de seksuele gezondheid.
- Ervaren intimiteit
- Zelfacceptatie
- Connectie met een partner
- Seksuele ontwikkeling
- Rol seksualiteit in het leven
- Seksueel gedrag
- Tevredenheid rondom seksualiteit
- Zelfzorg ten aanzien van het genitaal
- Begeleiding rondom de vaginoplastiek
Literatuur
American Psychiatric Association (2013). Handboek voor de classificatie van psychische stoornissen(DSM-5). Nederlandse vertaling van Diag-
nostic and Statistical Manual of Mental Disorders (5e ed.). Arlington, VA: American Psychiatric Association.
Baarda, D. B., Fischer; M., T., Bakker, E., Boullart, A., Julsing, M., Peters, V. A. M., & van der Velden, T. M. H. (2018). Basisboek kwalitatief onderzoek (4e ed.). Utrecht, Nederland: Noordhoff.
Bodlund, O., & Kullgren, G. (1996). Transsexualism - General outcome and prognostic factors: A five-year follow-up study of nineteen transsexuals in the process of changing sex. Archives of Sexual Behavior, (25), 303–316.
Boeije, H (2014). Analyseren in kwalitatief onderzoek. Denken en doen (2e ed). Den Haag, Nederland: Boom Lemma Uitgevers.
Cerwenka, S., Nieder, T. O., Briken, P., Cohen-Kettenis, P., Cuypere, G., Hebold Haraldsen, I.R., Kreukels, B., Richter-Appelt, H. (2014). Intimate Partnerships and Sexual Health in Gender-Dysphoric Individuals Before the Start of Medical Treatment. International Journal of Sexual Health (26), 52-65. https://doi.org/10.1080/19317611.2013.829153.
Collazo, A., Austin, A., & Craig, S. (2013). Facilitating Transition Among Transgender Clients: Components of Effective Clinical Practice. Clinical Social Work Journal, 41(3), 228–237. https://doi.org/10.1007/s10615-013-0436-3.
De Cuypere, G., T’Sjoen, G., Beerten, R., Selvaggi, G., De Sutter, P., Hoebeke, P., Monstrey, S., Vansteenwegen, A., & Rubens, R. (2005). Sexual and physical health after sex reassignment surgery. Archives of sexual behavior, 34(6), 679–690. https://doi.org/10.1007/s10508-005-7926-5
Holmberg, M., Arver, S., & Dhejne, C. (2019). Supporting sexuality and improving sexual function in transgender persons. Nature reviews. Urology, 16(2), 121–139. https://doi.org/10.1038/s41585-018-0108-8
Garg, G., Elshimy, G., & Marwaha, R. (2022). Gender Dysphoria. Geraadpleegd op 2 februari 2022, van https://www.ncbi.nlm.nih.gov/books/NBK532313/
Gil-Llario, M.D., Gil-Juliá, B., Giménez-Garcia, C., Bergero-Miguel, T., Ballester-Arnal, R. (2021) Sexual behavior and sexual health of transgender women and men before treatment: similarities and differences. International Journal of Transgender Health, 22(3), 304-315. https://doi.org/10.180/26895269.2020.1838386
Kennis, M., Kreukels, B.P.C., Dewitte, M. (2023). Seks & relationships in trans people, Best practice & Research. Clinical Obstetrics & Gynaecology, 86. 1-11. https://doi.org/10.1016/j.bpobgyn.2022.102294.
Kloer, C., Parker, A., Blasdel, G., Kaplan, S., Zhao, L., & Bluebond-Langner, R. (2021). Sexual health after vaginoplasty: A systematic review. Andrology, 9(6), 1744–1764. https://doi.org/10.1111/andr.13022
Koninklijke Nederlandse Akademie van Wetenschappen (2018). Nederlandse gedragscode wetenschappelijke integriteit. Geraadpleegd op 24 februari 2022 van https://www.nwo.nl/sites/nwo/files/documents/Nederlandse%2Bgedragscode%2Bwetenschappelijke%2Bintegrite it_2018_NL.pdf
Lawrence A. A. (2005). Sexuality before and after male-to-female sex reassignment surgery. Archives of sexual behavior, 34(2), 147–166. https://doi.org/10.1007/s10508-005-1793-y
Lung, S., Wincentak, J., Gan, C., Kingsnorth, S., Provvidenza, C., & McPherson, A. C. (2021). Are healthcare providers and young people talking about sexuality? A scoping review to characterize conversations and identify barriers. Child: care, health and development, 47(6), 744–757. https://doi.org/10.1111/cch.12892
Matthys, I., Defreyne, J., Elaut, E., Fisher, A. D., Kreukels, B. P. C., Staphorsius, A., Den Heijer, M., & T’Sjoen, G. (2021). Positive and Negative Affect Changes during Gender-Affirming Hormonal Treatment: Results from the European Network for the Investigation of Gender Incongruence (ENIGI). Journal of Clinical Medicine, 10(2), 296. https://doi.org/10.3390/jcm10020296
Ministerie van Volksgezondheid, Welzijn en Sport (2022) Beleidsvisie seksuele gezondheid. Geraadpleegd op 20 november 2022 van https://www.rijksoverheid.nl/actueel/nieuws/2022/10/05/kabinet-presenteert-beleidsvisie-over-seksuele-gezondheid.
Mitchell, K. R., Lewis, R., O’Sullivan, L. F., & Fortenberry, J. D. (2021). What is sexual wellbeing and why does it matter for public health? The Lancet Public Health, 6 (8), 608–613. https://doi.org/10.1016/S2468-2667(21)00099-2.
Özer, M., Toulabi, S. P., Fisher, A. D., T›Sjoen, G., Buncamper, M. E., Monstrey, S., Bizic, M. R., Djordjevic, M., Falcone, M., Christopher, N. A., Simon, D., Capitán, L., & Motmans, J. (2022). ESSM Position Statement “Sexual Wellbeing After Gender Affirming Surgery”. Sexual medicine, 10(1), 100471. https://doi.org/10.1016/j.esxm.2021.100471.
Schardein, J. N., & Nikolavsky, D. (2021). Sexual Functioning of Transgender Females Post-Vaginoplasty: Evaluation, Outcomes and Treatment Strategies for Sexual Dysfunction. Sexual Medicine Reviews. 10(1), 70-90. https://doi.org/10.1016/j.sxmr.2021.04.001.
Verhoeven, N. (2020). Thematische Analyse: Patronen vinden bij kwalitatief onderzoek (1e ed.). Den Haag, Nederland: Boom Lemma Uitgevers.
World Health Organization (2010). Standards for Sexuality Education in Europe. A framework for policy makers, educational and health authorities and specialists. WHO Regional Office for Europeand BZgA. Geraadpleegd op 2 januari 2022 van https://www.bzgawhocc.de/fileadmin/user_upload/Dokumente/BZgA_Standards_Dutch.pdf
Witchel S. F. (2018). Disorders of sex development. Best practice & Research Clinical obstetrics & gynaecology, 48, 90–102. https://doi.org/10.1016/j.bpobgyn.2017.11.005


